Specjaliści z całego świata w sojuszu w walce z sepsą
Światowe autorytety w dziedzinie diagnostyki i leczenia sepsy wezmą udział w XXXIII Konferencji „Postępy w Anestezjologii i Intensywnej Terapii” połączonej z IV Polskim Kongresem „Pokonać Sepsę”. To ważne medyczne wydarzenie organizowane jest 9-11 czerwca br. we Wrocławiu przez Katedrę i Klinikę Anestezjologii i Intensywnej Terapii Uniwersytetu Medycznego we Wrocławiu oraz Stowarzyszenie na Rzecz Badania i Leczenia Sepsy „Pokonać Sepsę” pod honorowym patronatem rektora UMW, prezesa Dolnośląskiej Izby Lekarskiej i Prezydenta Wrocławia. Obrady poświęcone będą głównie innowacjom w anestezjologii i intensywnej terapii, a także m.in. konsekwencjom sepsy, która – jak podkreślają organizatorzy – jest najgroźniejszym wykładnikiem pandemii COVID-19.
Na sepsę, czyli uogólnioną reakcję organizmu na zakażenie, każdego roku umiera na świecie więcej osób niż z powodu chorób kardiologicznych i wypadków komunikacyjnych razem wziętych. Według aktualnej publikacji w czasopiśmie „Lancet” z powodu sepsy w 2017 roku zmarło 11 mln przypadków, co stanowi 19,7 proc. wszystkich zgonów. Jednak tylko w niewielu krajach prowadzi się szczegółowe rejestry sepsy, więc liczba ta może być niedoszacowana. Niestety, dotyczy to także Polski, gdzie nie każdy przypadek sepsy jest prawidłowo rozpoznany, nie mówiąc już o jego udokumentowaniu. Problemem – często dosłownie na wagę życia – pozostaje prawidłowe postępowanie medyczne, konieczne do uratowania chorego.
Konieczna szybka reakcja
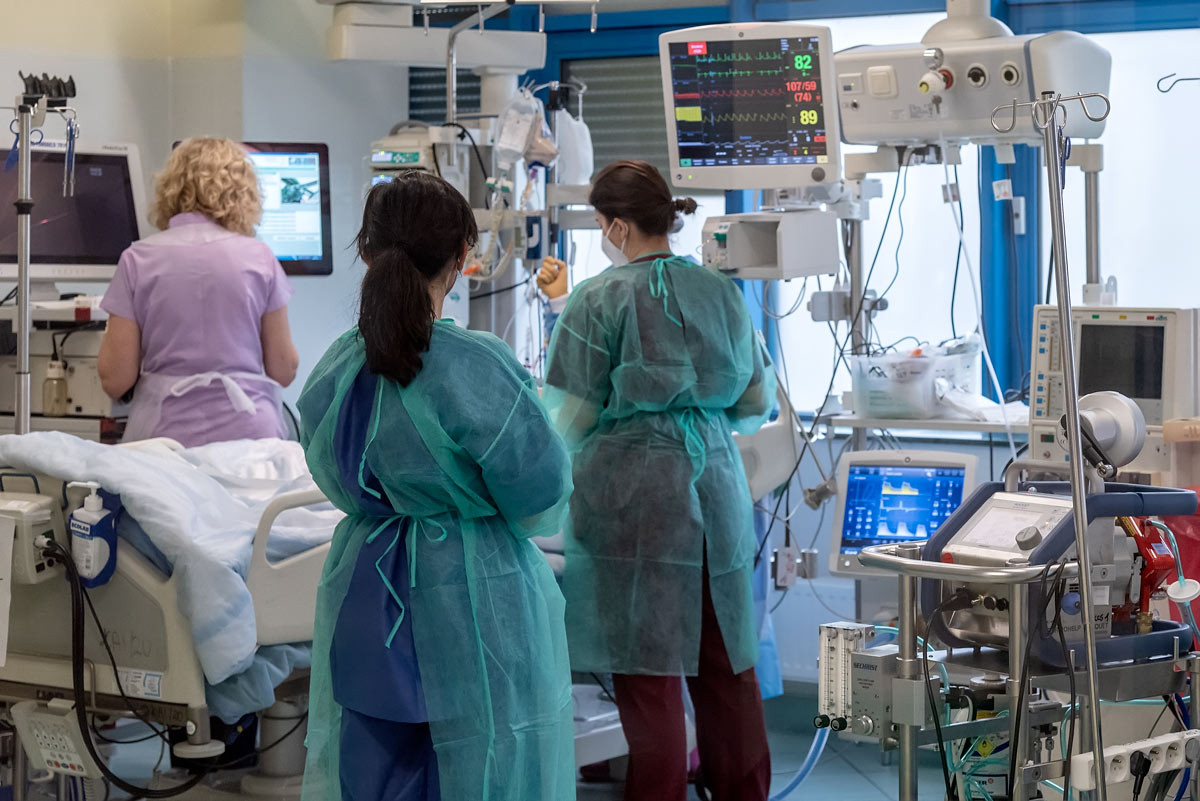
– Gdy sepsa zaczyna się już rozwijać, mamy niezwykle mało czasu, by podjąć skuteczne działania terapeutyczne – mówi prof. Waldemar Goździk, kierownik Katedry i Kliniki Anestezjologii i Intensywnej Terapii Uniwersytetu Medycznego we Wrocławiu, który wspólnie z prof. Andrzejem Küblerem kieruje komitetem naukowym i organizacyjnym kongresu. – Najlepiej, jeśli zespół leczący podejmie interwencje terapeutyczne w ciągu jednej godziny od pojawienia się pierwszych objawów. W praktyce jest to możliwe najczęściej na oddziałach intensywnej terapii, choć można wypracować procedury odpowiedniej interwencji także na innych oddziałach. W Uniwersyteckim Szpitalu Klinicznym (USK) we Wrocławiu mamy Zespół Szybkiego Reagowania (ZSR), który dociera do pacjentów ze wszystkich klinik i interweniuje na miejscu. W jego skład wchodzą specjaliści anestezjologii i intensywnej terapii.
Prof. Goździk podkreśla dużą świadomość personelu USK na temat sepsy, co ułatwia działanie ZSR. Telefony z informacją „chyba mamy sepsę na oddziale” zwykle się potwierdzają, dzięki czemu pacjent może szybko otrzymać pomoc i ma szansę na przeżycie. Jednak ogólnie ze świadomością sepsy w Polsce, nawet w środowisku medycznym, nie jest najlepiej. Wciąż pokutują mity na jej temat (np. że rozwija się z brudu), stosuje się niewłaściwą definicję (np. ograniczając rozumienie sepsy do zapalenia opon mózgowych), brakuje wiedzy na temat postępowania w razie wystąpienia sepsy, a także zasad jej zapobiegania. Wciąż zbyt często sepsę rozpoznaje się dopiero na oddziale intensywnej terapii, gdy jest już zaawansowana i trudniejsza do leczenia. Z tego powodu śmiertelność w sepsie pozostaje na wysokim poziomie – co drugi chory umiera, gdy sepsa wikłana jest wstrząsem. Upowszechnianiu najnowszych informacji na ten temat oraz zmieniających się wytycznych służą właśnie organizowane we Wrocławiu kongresy. Zapraszani są na nie specjaliści medycyny zabiegowej i niezabiegowej, podstawowych nauk medycznych, ale także nauk pozamedycznych, pielęgniarki czy ratownicy medyczni, bo i oni mają swój udział w ratowaniu chorych z sepsą. A takich pacjentów jest coraz więcej.
Jak wskazuje stowarzyszenie „Pokonać Sepsę”, liczba przypadków sepsy rośnie z kilku powodów. Jednym z nich jest fakt, że we współczesnych społeczeństwach jest coraz więcej osób z upośledzeniem funkcji układu odpornościowego. Rośnie liczba pacjentów poddanych inwazyjnym zabiegom zarówno w wieku bardzo młodym, jak i bardzo zaawansowanym, rośnie liczba chorych ze schorzeniami przewlekłymi, wzrasta odsetek populacji w wieku podeszłym. Dodatkowym powodem jest dramatyczny wzrost oporność bakterii na antybiotyki.
Jednym z gości tegorocznego kongresu jest prof. Mervyn Singer z University College London, współtwórca aktualnej definicji sepsy, która jest podstawą jej rozpoznania. Zaproszenie przyjął także prof. Craig M Coopersmith z Atlanty współautor aktualnych wytycznych postępowania w sepsie. W środowisku specjalistów oczekiwane są kolejne zmiany zarówno definicji, jak i wytycznych.
– We wczesnej diagnostyce sepsy nadal jesteśmy bezradni, a jest to kwestia kluczowa, bo gdy zaczyna się rozwijać, pozostaje bardzo niewiele czasu – mówi prof. Waldemar Goździk. – Obecnie bazujemy na trzech parametrach: zaburzenie stanu świadomości, hiperwentylacja i spadek ciśnienia tętniczego krwi. Szukamy kolejnych wskaźników, dzięki którym szybkie rozpoznanie sepsy będzie możliwe.
Sepsa a COVID-19 „Nie zmarł na koronawirusa tylko na sepsę” – tego rodzaju informacje pojawiały się w mediach podczas pandemii COVID-19, a padały nawet z ust reprezentantów środowiska medycznego. Eksperci zwracali uwagę na absurdalność takich stwierdzeń, które świadczą o niedostatku wiedzy medycznej i niezrozumieniu, czym jest zakażenie, a czym jego następstwa.
– Sepsa to niekontrolowana reakcja organizmu na czynnik zakaźny. Każdy, a więc także zakażenie koronawirusem SARS-CoV-2 – tłumaczy prof. Waldemar Goździk. – Organizm reaguje na zakażenie w określony sposób, ale gdy reakcja jest nasilona, zaczyna niszczyć własne tkanki. Dochodzi wówczas do niewydolności narządowej. W przypadku ciężkiej postaci COVID-19 jest to najczęściej niewydolność układu oddechowego, ale nie tylko. Koronawirus uszkadza komórki śródbłonka naczyniowego, co może powodować niewydolność serca, nerek i innych narządów. A to już typowa sepsa.
Podczas pandemii prezes Stowarzyszenia na Rzecz Badania i Leczenia Sepsy „Pokonać Sepsę” prof. Andrzej Kübler, w ramach przeciwdziałania dezinformacji propagował stanowisko międzynarodowej organizacji Globalnego Sojuszu ds. Sepsy (Global Sepsis Alliance-GSA), przypominając o podstawowych definicjach związanych z zakażeniami i sepsą:
„Sepsa jest zespołem zagrażających życiu objawów niewydolności narządów wywołanym rozregulowaną reakcją organizmu na zakażenie. Każde zakażenie, także wirusowe. Jak wynika z doświadczeń epidemii COVID-19 w Chinach, 26 proc. zakażonych leczonych było w oddziałach intensywnej terapii (OIT). U 60 proc. z nich wystąpiły objawy niewydolności narządowej a u 31proc. objawy wstrząsu. Zmarło 4 proc. leczonych pacjentów. Pacjenci leczeni na OIT z zagrażającą życiu niewydolnością narządową z powodu koronawirusa mieli objawy sepsy i zmarli wśród objawów sepsy”.
– Nie można przeciwstawiać dwu różnych określeń: pochodzenia infekcji („zakażenie wirusowe”) i następstw klinicznych tego zakażenia („sepsa”) – podkreślał prof. Andrzej Kübler. – Zostało to jednak w sposób błędny rozgłoszone w polskich mediach – „nie zmarł na koronawirusa tylko na sepsę”. Jest to niezgodne z podstawowymi pojęciami medycyny zakażeń, których od lat uczymy studentów zawodów medycznych.
Wyzwaniem profilaktyka
Co można zrobić, by zapobiegać sepsie? To ważne pytanie w sytuacji, gdy leczenie sepsy jest mało skuteczne, głównie z powodu zbyt późnego rozpoznania. Nie ma na nie prostych odpowiedzi.
– Np. w szpitalu sepsę może wywołać szereg czynników związanych z samą terapią – zauważa prof. Goździk. – Cewniki naczyniowe, rurki intubacyjne, wentylacja mechaniczna, itp. to potencjalne źródła zakażenia. Nacisk na profilaktykę jest trudny w praktycznej realizacji w naszych warunkach, bo po prostu brakuje personelu. Z tego powodu zmorą w polskich szpitalach pozostają np. zakażenia związane z wentylacją mechaniczną.
Jednak sepsa może się rozwinąć wszędzie, także w domu. Dlatego jest tak ważne, by była częściej niż obecnie rozpoznawana nie tylko na oddziałach intensywnej terapii, ale też w obszarze pomocy przedszpitalnej, w oddziałach ratunkowych i wszędzie tam, gdzie pacjent ma kontakt z lekarzem.