|
Szpital tymczasowy już bez pacjentów |
|
Szpital tymczasowy już bez pacjentów
8 marca br. wrocławski szpital tymczasowy przy ul. Rakietowej oficjalnie zawiesił swoją działalność. Ostatni pacjenci opuścili placówkę kilka dni wcześniej. Szpital został uruchomiony ponownie po kilkumiesięcznej przerwie 17 listopada ub. r., w związku z rosnącą liczbą zachorowań na COVID-19 wśród Dolnoślązaków.
IV fala pandemii miała swoją specyfikę: na COVID-19 chorowało więcej pacjentów starszych, z zaburzeniami odporności czy schorzeniami onkologicznymi. Z powodu chorób współistniejących wielu z nich musiało być hospitalizowanych także na specjalistycznych oddziałach USK, m.in. na oddziale intensywnej terapii. Przyjmowani byli także chorzy spoza regionu.
W czasie IV fali w szpitalu tymczasowym leczonych było 647 osób. Średnio pobyt w szpitalu trwał ponad 12 dni.
– Długi czas hospitalizacji wynikał właśnie z tego, że często nasi pacjenci poza COVID-19 mieli dodatkowe problemy zdrowotne – mówi koordynator szpitala tymczasowego i szef Szpitalnego Oddziału Ratunkowego w USK dr Janusz Sokołowski. – Średnia wieku pacjentów wynosiła ponad 65 lat, ale najmłodszy miał 20 lat, a najstarszy 97. Najtrudniejszym okresem było dla nas pierwsze pięć tygodni działania szpitala (do ok. połowy grudnia), gdy przyjmowaliśmy bardzo wielu pacjentów. W początkach stycznia sytuacja zaczęła się poprawiać, stopniowo coraz mniej chorych wymagało agresywnej tlenoterapii.
|
|
ECMO uratowało dziesiątki chorych na COVID-19
Ponad 40 pacjentów z COVID-19 zostało poddanych terapii ECMO w Klinice Anestezjologii i Intensywnej Terapii Uniwersyteckiego Szpitala Klinicznego we Wrocławiu w czasie III i IV fali pandemii. Choć samo ECMO nie leczy, jego stosowanie obarczone jest dużym ryzykiem powikłań i wysoką śmiertelnością, to jednak pozwoliło uratować wiele ludzkich istnień. Szef kliniki prof. Waldemar Goździk nie ma wątpliwości: pacjenci, którzy wyzdrowieli dzięki ECMO, bez tej procedury nie mieliby najmniejszych szans na przeżycie.
Jeszcze kilka lat temu pozaustrojowe utlenowanie krwi (ECMO) było stosowane w Polsce dość rzadko. W kardiochirurgii wykorzystywano je do wspomagania krążenia (ECMO żylno-tętnicze), a w leczeniu ostrej niewydolności oddechowej, np. w przypadku grypy (ECMO żylno-żylne). Dopiero pandemia COVID-19 spowodowała prawdziwy boom na tę metodę.
– Szerzej zaczęliśmy korzystać z ECMO podczas pandemii grypy AH1N1, ale i wówczas były to pojedyncze przypadki pacjentów z ciężką niewydolnością oddechową – mówi prof. Waldemar Goździk. – W USK długo wystarczało nam jedno urządzenie dla pacjentów kardiochirurgicznych. W czasie pandemii COVID-19 zdarzało się, że jednocześnie pracowało 7 takich aparatów – 5 naszych i 2 pożyczone z innych ośrodków. Infekcja SARS-CoV-2 powodowała u wielu osób tak ciężką niewydolność oddechową, że ECMO stało się jedyną szansą na ich uratowanie, gdy wyczerpano wszelkie inne możliwości leczenia.
W tym kontekście ECMO jest właściwie terapią ostatniej szansy. Sama metoda nie leczy, ale zastępując na jakiś czas pracę niewydolnych płuc lub serca, daje czas, konieczny na ich leczenie i regenerację. W przypadku pacjentów covidowych, których płuca są często niemal doszczętnie zniszczone, trwa to czasem wiele tygodni. A im dłuższa terapia, tym większe ryzyko powikłań. Ich lista jest długa: od wszelkiego rodzaju zakażeń, poprzez powikłania krwotoczne, po narządowe. Kiedy nieświadomy pacjent leży wiele dni podłączony do urządzenia, które wypompowuje z jego organizmu 5 l krwi na minutę, jego życie nie zależy wyłącznie od techniki. Kluczowa jest praca lekarzy oraz pielęgniarek, i to wielu specjalności. Poza anestezjologami, którzy czuwają nad pacjentem nieustannie, konieczne jest wsparcie radiologów, neuroradiologów, torakochirurgów, chirurgów naczyniowych, a nawet położników, gdy pacjentką jest ciężarna, jak to miało miejsce kilkakrotnie w USK.
– Nie wszystkich, niestety, udaje się uratować, pomimo użycia ECMO – przyznaje szef kliniki. – Przeżywalność pacjentów na ECMO w naszym szpitalu wynosi ok. 50 proc. i jest to bardzo doby wynik, porównywalny z wynikami leczenia w najlepszych ośrodkach na świecie.
Ponieważ terapia ECMO jest inwazyjna i ryzykowna, kryteria kwalifikacji pacjentów muszą być precyzyjnie określone. Nie każdego można podłączać do urządzenia. Wskazania i wykluczenia są ściśle zdefiniowane i określają warunki, które dają pacjentowi największą szansę na przeżycie tej bardzo trudnej terapii. Szanse takie niweczy na przykład wcześniejsza długotrwała wentylacja mechaniczna czy nawet wielodniowa terapia wysokoprzepływowa z użyciem bardzo wysokich stężeń tlenu.
– Kolosalne znaczenie ma waga pacjenta – dodaje prof. Waldemar Goździk. – Duża otyłość dyskwalifikuje do tej terapii, ponieważ nie jesteśmy w stanie z pomocą ECMO uzyskać przepływów krwi, gwarantujących zabezpieczenie bieżących potrzeb metabolicznych chorego. Kierujemy się też kryterium wieku, określając górną granicę na 60 lat. Większość pacjentów, u których zastosowaliśmy ECMO w naszej klinice, była w wieku 30-55 lat. Najstarsze osoby miały 60 lat, najmłodsze ok. 20. Łączyło ich coś jeszcze: bez wyjątków byli to pacjenci niezaszczepieni przeciwko COVID-19. To kolejny dowód na to, jak skutecznie szczepienie zabezpiecza przed najcięższym przebiegiem choroby. W całej grupie leczonych u nas pacjentów, których było ponad 200, tylko pojedyncze przypadki osób, trafiły do nas ze skrajną niewydolnością płuc pomimo szczepienia. Wszyscy ci pacjenci mieli poza zakażeniem Sars-CoV-2 bardzo poważne schorzenia towarzyszące, głównie onkologiczne i hematologiczne.
|
|
Nie pijmy profilaktycznie płynu Lugola! |
Nie pijmy profilaktycznie płynu Lugola!
Po zajęciu przez wojska rosyjskie ukraińskich elektrowni atomowych w Czarnobylu i Zaporożu, Polacy zaczęli wykupywać w aptekach płyn Lugola. Był on masowo podawany po awarii czarnobylskiej elektrowni w 1986 r. w ramach profilaktyki raka tarczycy – a do tej choroby mógł prowadzić radioaktywny jod 131, emitowany z uszkodzonych reaktorów. Wiele osób pamięta tamtą akcję, choć dziś są wątpliwości, czy była ona potrzebna. Dlaczego nie warto pić tego środka i jakie obowiązują procedury w razie skażenia – wyjaśnia specjalista medycyny nuklearnej i chorób wewnętrznych dr hab. Diana Jędrzejuk z Pracowni Medycyny Nuklearnej w Klinice Endokrynologii, Diabetologii i Leczenia Izotopami Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
Jod a tarczyca
Gdyby doszło do katastrofy związanej z elektrownią jądrową, zagrożeniem dla Polski może być jod radioaktywny – produkt rozpadu radioaktywnego uranu (pręty uranowe są paliwem w elektrowniach jądrowych), który uwolniony do atmosfery zostaje przeniesiony na odległe obszary. Miejsca skażenia można oczywiście przewidzieć, ale zależy to w głównej mierze od kierunku i siły wiatru. Jod radioaktywny, podobnie jak jod nieradioaktywny (zimny albo stabilny ), dostaje się do organizmu ssaków z pokarmem i z wdychanym powietrzem. Jedynym docelowym organem dla jodu jest tarczyca. Niekontrolowane narażenie zdrowej tarczycy na jod radioaktywny może prowadzić do powstania nowotworów tarczycy. Najbardziej podatne na to są małe dzieci i młodzi dorośli.
Co to jest płyn Lugola
Płyn Lugola sprzedawany jest albo w aptekach jako środek antyseptyczny na skórę, do płukania gardła czy też do usuwania nalotu z migdałków, albo internetowo jako odczynnik chemiczny analityczny do celów dydaktycznych. Specjaliści laryngolodzy i ginekolodzy do niedawna przepisywali na receptę roztwory do płukania gardła lub odkażające czopki dopochwowe z roztworem jodku potasu. Nie ma specjalnych wskazań do stosowania płynu Lugola doustnie w żadnych celach. W przeszłości w medycynie nuklearnej stosowało się czasami płyn Lugola przed wykonaniem pewnych badań i terapii guzów neuroendokrynnych. Obecnie stosuje się nadchloran potasowy. Nie ma sensu kupować tego płynu na zapas, ani go spożywać, nawet gdyby doszło do skażenia.
Procedury w razie katastrofy
Procedury, jakie obowiązują w naszym kraju w przypadku pojawienia się promieniowana w wyniku katastrofy elektrowni jądrowej, są szczegółowo opisane w Prawie Atomowym. Zgodnie z przepisami, o przyjęciu jodu w razie zdarzenia radiacyjnego decydują nie lekarze, ale administracja państwowa.
Pokrótce: na podstawie oceny sytuacji radiacyjnej kraju prezes Agencji Atomowej powiadamia Radę Ministrów, szczególnie ministra spraw wewnętrznych, a ten wojewodów. W gestii wojewody jest uruchomienie magazynów jodu stabilnego. A takie magazyny są np. w powiatach. I są do tego też przygotowane procedury uwzględniające transport, dystrybucję (są to nie tylko placówki medyczne, ale i szkoły i domy opieki, dla każdego powiatu jest to ściśle określone). W razie takiej potrzeby jod stabilny będzie dystrybuowany w postaci tabletek jodku potasu, który jest przeznaczony do stosowania w przypadku katastrof nuklearnych, podczas których nastąpiło uwolnienie radioaktywnych izotopów jodu, w celu zapobiegania wychwytowi radioaktywnego jodu przez tarczycę po spożyciu lub inhalacji substancji radioaktywnej. Dawki jodu i grupy osób, które otrzymają taką profilaktykę, również są uszczegółowione.
Zaleca się jak najszybsze przyjęcie tabletek, najlepiej w ciągu dwóch godzin od momentu wystawienia na działanie promieniowania (czyli nie w momencie pojawienia się katastrofy w danej elektrowni, tylko wystąpienia realnego zagrożenia na danym terenie). Jednak podanie tabletek w ciągu 8 godzin od momentu wystawienia na promieniowanie jest wciąż korzystne. Jak wiemy, w razie katastrofy mamy trochę czasu, bo elektrownie, o których mówimy, są relatywnie daleko, a wszystko zależy również od kierunku i siły wiatrów.
Kto dostanie jod?
W charakterystyce produktu leczniczego dla jodku potasu są rozpisane dawki jodu stabilnego dla każdej grupy wiekowej (od kobiet w ciąży, karmiących piersią i noworodków począwszy). Nie ma potrzeby, aby każdy przyjął jod stabilny. Przyjmowanie tabletek z zawartością jodu przez osoby powyżej 40 lat nie jest zalecane, ponieważ jest mniej prawdopodobne, że skorzystają oni na leczeniu jodem po ekspozycji na jod radioaktywny. Na takiej profilaktyce skorzystają na pewno dzieci, młodzież oraz kobiety w ciąży i karmiące piersią. Z pewnością także osoby mieszkające na obszarach objętych niedoborem jodu, a takich obszarów w Polsce już nie ma. Zawsze pierwszeństwo powinny mieć dzieci i młodsi dorośli. Dorośli powyżej 40 lat są mniej podatni na korzystny wpływ leczenia stabilnym jodem po narażeniu na działanie radioaktywnego jodu, ale osoby dorosłe, np. pracownicy służb ratowniczych zaangażowani w akcje ratownicze lub porządkowe, skorzystają na leczeniu niezależnie od wieku. Dlatego powinni mieć pierwszeństwo w przyjęciu dawki. I u nich rozważać można na bieżąco podawanie kolejnych dawek jodku potasu. Wiadomo, że u noworodków, kobiet w ciąży i karmiących piersią oraz starszych dorosłych (jeśli w ogóle) nie należy stosować więcej niż jedną dawkę; noworodki i starsi dorośli są bardziej narażeni na negatywne skutki zdrowotne, jeśli otrzymują powtarzalne dawki stabilnego jodu.
Jodu stabilnego przy ewentualnej katastrofie nie należy podawać m.in. pacjentom leczonym obecnie lub w przeszłości na nadczynność tarczycy, pacjentom z bezobjawowym wolem guzkowym lub utajoną chorobą Gravesa, którzy nie są leczeni. Należy stosować go dość ostrożnie u pacjentów z niewydolnością nerek lub nadnerczy, ciężkim odwodnieniem lub bolesnymi skurczami oczywiście wyważając, które skutki (przyjęcia tabletki bądź nie) będą gorsze.
Co za dużo, to niezdrowo
Rozpowszechnienie stosowania tomografii i wszelkich „grafii” wraz z podawaniem kontrastów jodowych (bo nie ma innych) przyczynia się oczywiście do otrzymywania informacji bardzo dokładnych i służących całemu procesowi diagnostycznemu. Jednak wpływ na tarczycę ogromnych dawek jodu, jakie otrzymuje pacjent podczas tomografii nie powinien być bagatelizowany. Tym bardziej, że wiele procedur terapeutycznych musi się odbywać po kolejnych badaniach z użyciem takich kontrastów. Tarczyca nie reaguje u każdego tak samo na podanie jodu w kontraście. Wielokrotne podania powodują zwiększenie częstości wystąpienia niedoczynności tarczycy. Z drugiej strony, jod w dużych dawkach nie jest bezpieczny dla pewnej grupy pacjentów. Przy wcześniej rozpoznanych niektórych chorobach tarczycy oraz równocześnie rozpoznanych schorzeniach kardiologicznych dochodzić może do nadczynności tarczycy, a nawet do przełomów tarczycowych, które są prawdziwym zagrożeniem życia.
Zablokowana tarczyca
Część naszych pacjentów ma zablokowaną tarczycę w wyniku stosowania leków i substancji zawierających jod, czyli czasowo tarczyca jest chroniona przed ewentualnym zagrożeniem wchłonięcia jodu promieniotwórczego. Na co dzień nie zdajemy sobie z tego sprawy. Niektóre leki (np. amiodaron, krople do oczu przeciwko zaćmie zawierające jod) czy właśnie podanie kontrastów jodowych zawierają na tyle dużą dawkę jodu, że potrafi on zablokować tarczycę na kilka miesięcy. Oczywiście, sprzyja temu też wiele innych nawyków, m.in. nagminne stosowanie preparatów wielowitaminowych, tranu, dieta z wodorostami. Takie zachowania w sposób naturalny zmniejszają możliwość pochłonięcia przez tarczycę jodu radioaktywnego. Zablokowana jodem stabilnym tarczyca charakteryzuje się niską jodochwytnością, uniemożliwiającą specjalistom medycyny nuklearnej leczenie jodem promieniotwórczym. Obserwujemy to podczas badań kwalifikujących naszych pacjentów do leczenia jodem radioaktywnym łagodnych chorób tarczycy.
Skutki awarii w Czarnobylu dla Polski
Problem z oceną skutków promieniowania po katastrofie w Czarnobylu polega na tym, że zostały one przeliczone na statystycznego Polaka i według naszych stron rządowych średnia skumulowana dawka życiowa dla całego ciała, jaką otrzymał statystyczny Polak po awarii w Czarnobylu wyniosła 0,9 mSv. Dawka, jaką otrzymuje się np. przy jednokrotnym badaniu mammograficznym wynosi 2-4 mSv. Weźmy pod uwagę, że ten sam statystyczny Polak otrzymuje cały czas promieniowanie jonizujące, które pochodzi z naturalnych źródeł na Ziemi, z kosmosu i z wnętrza człowieka, czyli ze źródeł naturalnych (promieniowanie ziemskie i kosmiczne), które wynosi 2,45 mSv rocznie, a dodając do tego źródła sztuczne, np. medyczne, łącznie jest to 3,3 mSv rocznie. Na całym świecie są różne dawki naturalnego promieniowania, np. na stacji kolejowej Grand Central w Nowym Jorku dawka promieniowania wynosi 5,4 mSv/rok z powodu użycia podczas budowy dużej ilości granitu, w którym naturalnie występują substancje promieniotwórcze. W niektórych rejonach Norwegii i Szwecji promieniowanie ze źródeł naturalnych wynosi od 10 do 35 mSv/rok. Należy podkreślić, że u mieszkańców tych rejonów nie stwierdzono ani zwiększonej liczby nowotworów ani przypadków chorób genetycznych.

|
|
Po pierwsze ratować, po drugie organizować przyszłość |
Po pierwsze ratować, po drugie organizować przyszłość
Leczenie wojennych uchodźców z Ukrainy, w tym chorych onkologicznie dzieci; pomoc medyczna w miejscach, do których przybywają; organizowanie zbiorek na rzecz szpitali bombardowanych miast, w których brakuje już dosłownie wszystkiego; inicjatywa medyków sądowych, którzy chcą dokumentować zbrodnie wojenne; prace nad opracowaniem kalendarza szczepień dla ukraińskich dzieci, by mogły bezpiecznie chodzić do polskiej szkół, żłobków i przedszkoli. To tylko kilka przykładów akcji pomocy Ukrainie, organizowanych przez Uniwersytet Medyczny i Uniwersytecki Szpital Kliniczny we Wrocławiu, które zareagowały natychmiast po ataku Rosji na naszego sąsiada.
– Najważniejsze, żeby pomoc, którą kierujemy do uchodźców, była świadoma, dobrze przemyślana i zorganizowana. Pomagajmy mądrze, by nie zmarnować ogromnego potencjału dobrej energii, która ujawniła się w ostatnich dniach. Ta sytuacja nie skończy się za chwilę, musimy mieć tego świadomość – mówi rektor UMW prof. Piotr Ponikowski. – Niech każdy robi to, na czym najlepiej się zna. My znamy się na opiece zdrowotnej i na tym się koncentrujemy.
Już w pierwszym dniu rosyjskiej agresji na Ukrainę Poradnia Zdrowia Psychicznego USK we Wrocławiu uruchomiła konsultacje dla obywateli Ukrainy potrzebujących wsparcia psychiatry w swoim języku. Rektor UMW powołał zespół ds. koordynacji pomocy Ukraińcom ze strony UMW i USK. Jego szefem został prof. Tomasz Zatoński.
– W całym swoim dorosłym życiu nie sądziłem, że kiedykolwiek doczekam sytuacji tak tragicznej, a jednocześnie wymagającej tak zorganizowanego działania – przyznaje prof. Tomasz Zatoński. – To nie tylko doraźne działania, tak oczywiste, jak ratowanie ludzkiego życia. Trzeba też przewidywać problemy, jakie pojawią się w najbliższej przyszłości w związku z tą gigantyczną falą wojennych uchodźców, z których część u nas zostanie. Jesteśmy w stałym kontakcie z wojewodą, marszałkiem województwa i prezydentem Wrocławia.
Uniwersytecki Szpital Kliniczny we Wrocławiu jest jednym z ośrodków wyznaczonych przez rząd do zaopatrzenia medycznego ofiar wojny. Od jej wybuchu na SOR USK codziennie zgłasza się po kilkadziesiąt osób, które uciekły z Ukrainy i potrzebują medycznej pomocy. Część z nich trafia na szpitalne oddziały. Na razie nie są to ranni, ale widząc bestialskie ataki rosyjskiego wojska na zwykłych ludzi, trzeba się liczyć z tym, że to tylko kwestia czasu. W pierwszych dniach marca ośmioro najciężej chorych onkologicznie dzieci z Ukrainy przyjęła Klinika Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej USK we Wrocławiu. Niektóre wymagają przeszczepów komórek krwiotwórczych szpiku, inne kontynuacji leczenia onkologicznego. Takich dzieci zapewne będzie jeszcze wiele. Lekarze USK niosą pomoc medyczną ofiarom wojny także w innych miejscach, m.in. w akademiku przy ul. Wittiga we Wrocławiu, gdzie znaleźli schronienie uchodźcy. Wśród nich jest kilkudziesięcioro dzieci. Do bezinteresownej pomocy zgłosiło się 30 stażystów. Wśród nich są osoby z Ukrainy, co ułatwia porozumiewanie się z pacjentami w ich ojczystym języku.
Szpital rozpoczął także podawanie szczepionek przeciw Covid-19 osobom narodowości ukraińskiej dzieciom i dorosłym – zarówno w swoich punktach szczepień, jak i w Szczepciobusie. Nie muszą one wcześniej się rejestrować, a kwestionariusz wstępnego wywiadu dostępny jest w języku ukraińskim.
– Problem szczepień, nie tylko przeciwko COVID-19, jest także bardzo ważny w kontekście przyszłości – dodaje prof. Tomasz Zatoński. – Prace nad opracowaniem kalendarza szczepień dla ukraińskich dzieci, których rodzice zdecydują się zostać w Polsce, rozpoczął już zespół prof. Leszka Szenborna, kierownika Katedry i Kliniki Pediatrii i Chorób Infekcyjnych UMW i USK.
USK uruchomił zbiórkę dla ukraińskich lecznic za pośrednictwem platformy Się Pomaga oraz Fundacji DOLFROZ. Informacje o tym, czego potrzebują lekarze z ukraińskich szpitali, docierają do UMW i USK za pośrednictwem pracowników pochodzących z Ukrainy. Pomoc trafi dla konkretnych lecznic. Za zebrane pieniądze kupione zostaną niezbędne rzeczy do ratowania życia pacjentów i zostanie zorganizowany transport. Pomoc dotrze też do rodzin pracowników szpitala i uczelni pochodzących z Ukrainy, którzy uciekają ze swojego kraju najczęściej tylko z podręcznym bagażem. Liczy się każda wpłata!
https://www.siepomaga.pl/usk-pomaga-ukrainie
lub
przelew na subkonto w Dolnośląskiej Fundacji Rozwoju Ochrony Zdrowia
nr 79 1240 1994 1111 0010 1861 8795 - koniecznie z dopiskiem: „darowizna na cele ochrony zdrowia – USK pomaga Ukrainie”.


|
|
Oni ratują życie – my pomóżmy im. USK we Wrocławiu wspiera szpitale na Ukrainie |
Wpłaty na nasze subkonto w Dolnośląskiej Fundacji Rozwoju Ochrony Zdrowia PKO SA 79 1240 1994 1111 0010 1861 8795 - koniecznie z dopiskiem: „darowizna na cele ochrony zdrowia – USK pomaga Ukrainie”
Oni ratują życie – my pomóżmy im. USK we Wrocławiu wspiera szpitale na Ukrainie
Środki opatrunkowe, leki przeciwbólowe, wenflony, gips, szwy chirurgiczne, rurki intubacyjne, koce ratownicze – to tylko niektóre rzeczy z długiej listy potrzeb ukraińskich szpitali, które wciąż działają w warunkach wojny. Personel medyczny nie opuścił pacjentów i stara się ratować ludzkie życie. Jest to coraz trudniejsze, a w niektórych oblężonych i bombardowanych miastach graniczy wręcz z cudem. Każdy alarm przeciwlotniczy oznacza ewakuację – najczęściej do piwnic, które stały się schronami. Najciężej chorym pacjentom, którzy nie są w stanie przemieszczać się między piętrami, w podziemiach szpitalnych organizuje się szpitalne łóżka na stałe. Ofiar wojny jest coraz więcej. Przybywa osób z ranami postrzałowymi, ranionych odłamkami, poparzonych, wymagających pilnych zabiegów lub chociaż uśmierzenia bólu. W szpitalach na Ukrainie brakuje dosłownie wszystkiego, także żywności i wody. Dramatyczne relacje lekarzy z Kijowa, Tarnopola i wielu innych miejsc docierają do naszych pracowników bezpośrednio od kolegów, poznanych w zupełnie innych czasach, gdy świat wydawał się normalny. Podczas konferencji naukowych, w czasie wymian studenckich, towarzyskich spotkań. W jednej chwili rosyjska inwazja zamieniła ten świat w gruzy. Jedyne, co możemy zrobić, to pomagać. Wiemy, czego potrzebują lekarze z ukraińskich szpitali, ponieważ na bieżąco informują nas o swoich najpilniejszych potrzebach każdego dnia. Pomoc trafi dla konkretnych lecznic, z którymi mamy kontakt. Za zebrane pieniądze kupimy niezbędne rzeczy do ratowania życia pacjentów i zorganizujemy transport. Pomagamy też rodzinom naszych pracowników pochodzących z Ukrainy, którzy uciekają ze swojego kraju najczęściej tylko z podręcznym bagażem. Liczy się każda wpłata. Pieniądze można przesłać na nasze subkonto w Dolnośląskiej Fundacji Rozwoju Ochrony Zdrowia nr 79 1240 1994 1111 0010 1861 8795 - koniecznie z dopiskiem: „darowizna na cele ochrony zdrowia – USK pomaga Ukrainie” oraz bezpośrednio na portalu SIEPOMAGA.PL https://www.siepomaga.pl/usk-pomaga-ukrainie.
Firmy i instytucje pragnące przekazać darowizny rzeczowe prosimy o kontakt z naszym koordynatorem pod numerem +48 518 218 745 pon-pt w godz. 10.00-13.00. Zgłoszenia darowizn rzeczowych można również przesyłać na adres
Adres poczty elektronicznej jest chroniony przed robotami spamującymi. W przeglądarce musi być włączona obsługa JavaScript, żeby go zobaczyć.
|
|
Światowy Tydzień Jaskry 6-12 marca |
 
Informacja prasowa
2022-03-06
Jest jedną głównych przyczyn ślepoty na świecie. Rozwija się podstępnie, długo nie dając objawów. Nieleczona zawsze prowadzi do nieodwracalnej utraty wzroku. Jaskra, nazywana cichym złodziejem wzroku, to schorzenie, które w Polsce może dotyczyć nawet 1 miliona osób, ale połowa z nich o tym nie wie. Obchodzony od lat w początkach marca Światowy Tydzień Jaskry ma przede wszystkim poprawić społeczną świadomość problemu i przekonać, jak ważna jest profilaktyka.
– Regularne badania okulistyczne to jedyny sposób, by wykryć chorobę we wczesnym stadium, gdy jeszcze można zahamować jej rozwój, a w konsekwencji uratować wzrok – przekonuje prof. Marta Misiuk-Hojło, kierownik Katedry i Kliniki Okulistyki Uniwersytetu Medycznego i Uniwersyteckiego Szpitala Klinicznego we Wrocławiu, członek zarządu Polskiego Towarzystwa Okulistycznego. – W pełni rozwinięta jaskra jest chorobą nieuleczalną. Prowadzi ona bowiem do zaniku nerwu wzrokowego, a kiedy już do tego dojdzie, medycyna jest bezradna. Natomiast mamy skuteczne, a w dodatku mało uciążliwe, metody hamowania procesu chorobowego. Jest tylko jeden warunek: wdrożenie leczenia w odpowiednim momencie. Niestety, w Polsce większość pacjentów z jaskrą zgłasza się do okulistów zbyt późno.
Według ekspertów, liczba osób dotkniętych jaskrą w Polsce regularnie rośnie. Jeszcze przed kilku laty szacowano ją na kilkaset tysięcy, obecnie może sięgać nawet miliona. Niezmiennym pozostaje natomiast fakt, że blisko połowa jest niezdiagnozowana. Nie odczuwa objawów, nie ma nawyków profilaktyki, więc nie odwiedza okulisty. I powoli traci wzrok. Duży odsetek przypadków jaskry wykrywa się zupełnie przypadkiem, przy okazji innych badań.
Wśród czynników ryzyka zachorowania na jaskrę wymienia się m.in.: wiek powyżej 40. roku życia, choroby kardiologiczne, obecność jaskry w rodzinie, zaburzenia krążenia obwodowego, krótkowzroczność, ból głowy, a także długotrwały stres.
– Jednak w rzeczywistości na jaskrę może zachorować każdy, dlatego profilaktyczne badanie w kierunku tej choroby zalecamy wszystkim dorosłym powyżej 40 r. życia, którzy od roku nie byli – dodaje prof. Marta Misiuk-Hojło. – Badania w kierunku jaskry polegają na pomiarze ciśnienia wewnątrzgałkowego, analizie budowy dna oka oraz nerwu wzrokowego, a także zbadaniu pola widzenia i są refundowane przez NFZ.
|
|
4 marca - Światowy Dzień Otyłości |
|
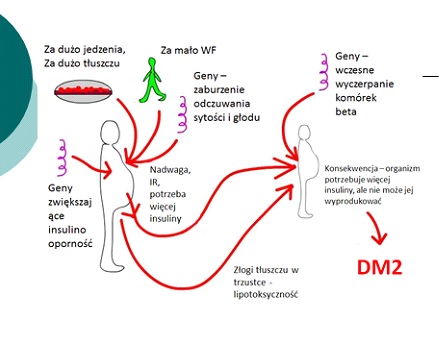
4 marca - Światowy Dzień Otyłości. Polskie dzieci tyją najszybciej w Europie
– Od 1974 do 2016 r. liczba otyłych dzieci powyżej 5 roku życia wzrosła z 11 do 124 milionów, a ponadto 213 milionów dzieci miało nadwagę. Utrzymywanie się obecnego trendu, będzie skutkowało wzrostem otyłości i nadwagi szczególnie u dzieci najmłodszych. Polska obok Anglii należy do krajów europejskich o największym przyroście dzieci z nadwagą i otyłością – przestrzega prof. Anna Noczyńska, diabetolog, specjalista chorób dziecięcych, wieloletnia szefowa Kliniki Endokrynologii i Diabetologii Wieku Rozwojowego Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
Prof. Noczyńska podkreśla, że otyłość jest drugą po paleniu tytoniu, najczęstszą przyczyną śmierci. Wskaźnik otyłości u dzieci rośnie wraz z wiekiem i wynosi:. 6,1% u 8 letnich chłopców oraz 14,85% u chłopców 16-17 letnich. U dziewcząt odpowiednio od 7,9% do 13,7%. Oznacza to, że jeden na sześciu chłopców i jedna na siedem dziewczynek ma nadwagę lub otyłość. U dzieci wrocławskich występowanie nadwagi i otyłości w klasach 1-5 szkoły podstawowej kształtuje się na poziomie 7-10 %, z przewagą u dziewczynek. W 2017 roku Polska znalazła się na 6 miejscu pod względem występowania nadwagi i otyłości u osób powyżej 18 roku życia ( 23,2%). Dramatyczny wzrost odsetka Polaków z nadwagą lub otyłością rozpoczyna się w 18-24 roku życia.
Wciąż trzeba przypominać, że otyłość to nie defekt kosmetyczny, jak uważa wielu rodziców, ale choroba:
– Otyłość jest chorobą wieloczynnikową, przewlekłą, wynikającą z zaburzeń mechanizmów odpowiedzialnych za przyjmowanie energii i jej wydatkowania – mówi prof. Anna Noczyńska. – Z otyłością wiąże się występowanie licznych zaburzeń metabolicznych, m.in. : zespół metaboliczny, cukrzyca typu 2, insulinooporność, dyslipidemia, zaburzenia tolerancji glukozy, nadciśnienie, choroby układu oddechowego a także niektóre nowotwory. Otyłość zwiększa ryzyko wystąpienia zaburzeń hormonalnych, zmian zwyrodnieniowych stawów i układu kostno-stawowego.
Głównymi czynnikami determinującymi otyłość są czynniki środowiskowe, dopiero w drugiej kolejności są to geny. Dlatego rodzice maja ogromny wpływ na to, czy ich dzieci będą miały prawidłową wagę. - Najczęściej konieczna jest zmiana stylu życia, modyfikacja diety oraz zwiększenie aktywności fizycznej – radzi diabetolog. – Należy jeść przy stole a nie podczas oglądania telewizji czy gry na komputerze. Zaleca się spożywanie 5 posiłków dziennie, ważne jest pierwsze śniadanie, które powinno być spożyte przed godz. 8.00, a drugie śniadanie w szkole. Należy całkowicie wyeliminować spożycie syropu glukozowo - fruktozowego, ograniczyć podjadanie wysokoenergetycznych przekąsek na korzyść warzyw i owoców, a słodzone napoje zastąpić wodą, herbatą, mlekiem. Spożycie warzyw i owoców powinno stanowić połowę porcji posiłku (pół talerza) a drugą połowę: jajka, chude mięso, ryby, makaron, ziemniaki, ryż. Warto wspomnieć o obserwowanym nie tylko u dzieci zjawisku „zajadania stresu” , którego przyczyną są najczęściej sytuacje rodzinne i niepowodzenia szkolne, skłaniające dziecko do sięgania po wysokoenergetyczne przekąski. Często niezbędna jest interwencja psychologa.
Otyłość definiujemy jako stan patologicznego nagromadzenia tkanki tłuszczowej w organizmie (powyżej 25% całkowitej masy ciała u kobiet i 20% u mężczyzn) przekraczające jego fizjologiczne potrzeby i możliwości adaptacyjne, mogący prowadzić do niekorzystnych dla zdrowia skutków
 |
|
Ocalone przed wojną, by walczyć z białaczką – dzieci z Kijowa już bezpieczne w USK |
|
Ocalone przed wojną, by walczyć z białaczką – dzieci z Kijowa już bezpieczne w USK
Huk wybuchów, wystrzały, wycie syren; pacjenci w piwnicach z kroplówkami, brak leków i jedzenia – tak wygląda praca szpitali w miastach ogarniętych wojną za naszą wschodnią granicą. Trwa akcja ratowania chorych na nowotwory dzieci z Ukrainy. Pięcioro z nich, w wieku 6-16 lat, dotarło do Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. Na oddziale Kliniki Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej USK są razem ze swoimi mamami, babciami.
Akcję pomocy ukraińskim dzieciom z chorobą nowotworową organizuje specjalna grupa robocza Polskiego Towarzystwa Onkologii i Hematologii Dziecięcej. Ewakuowani z Ukrainy pacjenci lokowani są w ośrodkach specjalistycznych w całej Polsce.
– Dzieci, które miały zaplanowany przeszczep komórek krwiotwórczych szpiku, na początek trafiły do nas, jako do największego dziecięcego ośrodka transplantacyjnego w Polsce – mówi prof. Krzysztof Kałwak, kierownik Kliniki Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej USK we Wrocławiu, który jest także koordynatorem akcji PTOiH ds. transplantacji. – Teraz przygotowujemy się do trzech najpilniejszych przeszczepów, zaplanowane są już pobrania. Opiekunowie tych pacjentów mówią, że kiedy wybuchła wojna, byli zrozpaczeni. Bali się, że dzieci nie uda się uratować. Jeszcze wczoraj nie było pewności, czy zdołają wyjechać z oblężonych miast i dotrzeć bezpiecznie do granicy. Te mamy i babcie są przerażone, ale teraz widzą szansę i mają nadzieję, za które nam dziękują. Po pacjentów i ich opiekunów na granicę pojechały trzy karetki, w tym dwie z USK, z medycznym personelem, w tym stażystką pochodzenia ukraińskiego, która pełniła także rolę tłumacza. Prof. Kałwak ocenia, że dzieci, które w nocy dotarły do Wrocławia z Kijowa, ogólnie dobrze zniosły podróż, zważywszy na to, że trwała ona 48 godzin, a dzieci są ciężko chore onkologicznie. Klinika czeka na kolejnego pacjenta, który ma dojechać z Łucka, ponadto jedno z dzieci będzie przyjęte na oddział na jeden dzień, tylko na czas badań.
– Na razie zapewniamy dzieciom z Ukrainy, wymagającym pilnego leczenia onkologicznego i hematologicznego, opiekę medyczną w Polsce (jest ich obecnie ok. 50). Nie wiem, jak będzie w przyszłości. Jeśli tych pacjentów będzie wielu, zapewne będą musiały się włączyć inne kraje – przyznaje prof. Krzysztof Kałwak.
 
   |
|
Gotowi na przyjęcie uchodźców z Ukrainy |
|
Gotowi na przyjęcie uchodźców z Ukrainy
– Uniwersytecki Szpital Kliniczny we Wrocławiu jako jeden z pięciu na Dolnym Śląsku został wyznaczony do medycznego zabezpieczenia ofiar wojny z Ukrainy i jest to największa placówka tego typu w naszym regionie – oficjalnie poinformował wojewoda dolnośląski Jarosław Obremski na wspólnej konferencji prasowej z rektorem Uniwersytetu Medycznego we Wrocławiu prof. Piotrem Ponikowskim. Poza USK, funkcję tę w regionie będą pełnić IV Szpital Wojskowy z Polikliniką we Wrocławiu, Dolnośląski Szpital Specjalistyczny im. T. Marciniaka oraz placówki w Legnicy i Świdnicy.
Wojewoda podkreślił, że każdy obywatel Ukrainy, który do Polski dotarł po 24 lutego (dzień rozpoczęcia inwazji rosyjskiej), ma prawo do korzystania z pomocy medycznej. Przypomnijmy, że Klinika Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej USK we Wrocławiu przyjmie kilkoro dzieci z Ukrainy, które wymagają przeszczepów komórek krwiotwórczych szpiku lub kontynuacji leczenia onkologicznego. Biorąc pod uwagę rozwój sytuacji na Ukrainie, można się spodziewać, że w najbliższym czasie osób potrzebujących pomocy medycznej z rejonu objętego wojną będzie o wiele więcej.
– Uniwersytecki Szpital Kliniczny we Wrocławiu będzie pełnił swoją misję pomocy. Na razie uchodźcom wojennym, a potem być może – oby nie – ofiarom wojny – zapewnił rektor UMW prof. Piotr Ponikowski. – Nikt z nas się nie spodziewał, że w ciągu dwóch lat przyjdzie się nam zmierzyć z pandemią i wojną. Mamy do czynienia z absolutnie dramatycznymi sytuacjami, jak choćby warunki transportu dzieci chorych onkologicznie, na które czekamy.
Rektor dodał, że pandemia COVID-19 jeszcze nie minęła, dlatego tak ważne są szczepienia w kontekście spodziewanej fali uchodźców wojennych. Dostaną się oni bowiem do Polski z bardzo słabo wyszczepionego regionu Europy. W USK wszyscy chętni będą mogli się zaszczepić bez zbędnych formalności. Prof. Piotr Ponikowski podkreślał zaangażowanie pracowników UMW i USK oraz studentów w organizowanie pomocy uchodźcom z Ukrainy na wielu różnorodnych polach, często w sposób spontaniczny. Ratownicy medyczni zgłosili się do szkolenia z pierwszej pomocy i medycyny pola walki, mogą także zgłosić się do ew. punktów triażowych, jeśli będzie taka potrzeba. Skoordynowane działania podejmuje uczelnia.
– Na UMW studiuje 79 osób z Ukrainy – poinformował rektor. – Część z nich obecnie pozostała w swoim kraju, musieliśmy im zapewnić możliwość studiowania zdalnie. Nasi pracownicy z Katedry i Zakładu Medycyny Sądowej UMW zadeklarowali wykonywanie bezpłatnych obdukcji sądowo-lekarskich dla obywateli Ukrainy, jeśli zajdzie taka potrzeba. Jako ośrodek uniwersytecki mamy obowiązek dokumentowania zbrodni wojennych na ludności cywilnej dla późniejszego osądzenia tych czynów.
1 marca br. Senat Uniwersytetu Medycznego we Wrocławiu podjął uchwałę w sprawie wyrażenia solidarności z Ukrainą, w której stanowczo potępił agresję Rosji na Ukrainę i zaapelował do środowiska naukowego Rosji o działania na rzecz zakończenia wojny .
„Wykonując zawody medyczne, każdego dnia stoimy na straży zdrowia i życia naszych pacjentów. Nie możemy obojętnie patrzeć na dramat ludności cywilnej, ale też wojsk toczących bratobójczą walkę. Deklarujemy nasze wsparcie przedstawicielom władz administracji rządowej i samorządowej koordynującym w regionie Dolnego Śląska działanie w zakresie ochrony zdrowia” - czytamy w uchwale. – „Jako naukowcy kierujemy się prawdą i budujemy wnioski na podstawie rzetelnie przeprowadzonych badań i analiz. Prawda jest obiektywna, dlatego Senat Uniwersytetu Medycznego im. Piastów Śląskich we Wrocławiu apeluje do środowiska akademickiego Federacji Rosyjskiej o podjęcie wszelkich możliwych kroków zmierzających do pokojowego zakończenia działań wojennych. Tylko pokój jest gwarancją globalnego rozwoju nauki i efektywnej współpracy pomiędzy ośrodkami akademickimi.”
|
|
Najciężej chore onkologicznie dzieci z Ukrainy w drodze do Uniwersyteckiego Szpitala Klinicznego we Wrocławiu |
|
Najciężej chore onkologicznie dzieci z Ukrainy w drodze do Uniwersyteckiego Szpitala Klinicznego we Wrocławiu
Klinika Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej USK we Wrocławiu przyjmie dzieci z Ukrainy, które wymagają przeszczepów komórek krwiotwórczych szpiku lub kontynuacji leczenia onkologicznego. To pacjenci z Kijowa i Łucka, które transportowane są z tamtejszych klinik do polskiej granicy i jeszcze dziś mają dotrzeć do Lwowa. Uniwersytecki Szpital Kliniczny we Wrocławiu jest jednym z ośrodków, wyznaczonych przez rząd do zaopatrzenia medycznego ofiar wojny.
– Jesteśmy przygotowani na natychmiastowe przyjęcie na Oddział Przeszczepowy trójki dzieci, a jednego na Oddział Onkologii – mówi kierownik Kliniki Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej USK we Wrocławiu prof. Krzysztof Kałwak. – Troje z nich to pacjenci z Kijowa, jedno z Łucka. Mają dotrzeć do Lwowa, w którym na razie jest bezpieczniej, a stamtąd do naszej granicy. Wysyłamy po nie ze szpitala transport medyczny. Jestem w stałym kontakcie z lekarzami z tamtejszych klinik. Dzieci powinny do nas dotrzeć w najbliższych dniach, w warunkach wojny jednak nic nie jest pewne ani do końca przewidywalne. Akcję pomocy ukraińskim dzieciom z chorobą nowotworową koordynuje specjalna grupa robocza Polskiego Towarzystwa Onkologii i Hematologii Dziecięcych. Monitoruje ona na bieżąco potrzeby tych pacjentów i organizuje miejsca w specjalistycznych ośrodkach. Poza przyjęciem najciężej chorych dzieci na oddział przeszczepowy, wrocławska klinika planuje również przyjmować, w miarę możliwości, dzieci do kontynuacji leczenia onkologicznego.
Kilku uchodźców wojennych w miniony weekend zgłosiło się na SOR USK. Przyjmuje się wszystkich – na podstawie dowodu osobistego, paszportu lub dokumentu potwierdzenia przekroczenia granicy. Lekarze USK niosą pomoc medyczną ofiarom wojny także w innych miejscach, m.in. w akademiku przy ul. Wittiga we Wrocławiu, gdzie znaleźli schronienie uchodźcy. Wśród nich jest kilkudziesięcioro dzieci.
– Już w niedzielę doraźnej pomocy medycznej udzielał im jeden z naszych stażystów, który pochodzi z Ukrainy – mówi Izabela Cendal z USK, koordynująca tę akcję ze strony stażystów. – Na szczęście, nikt nie wymagał poważniejszej interwencji. W poniedziałek dwie stażystki przebadają wszystkie dzieci, przebywające w akademiku, a w kolejnych dniach zajmiemy się dorosłymi, m.in. pod kątem chorób przewlekłych. Wśród stażystów mamy osoby z Ukrainy, co ułatwia porozumiewanie się z pacjentami w ich ojczystym języku.
Obywatele Ukrainy potrzebujący wsparcia i pomocy psychiatry w swoim języku mogą się też zgłaszać do przyklinicznej Poradni Zdrowia Psychicznego Uniwersyteckiego Szpitala Klinicznego we Wrocławiu ( telefonicznie od poniedziałku do piątku w godz. 9:00 -14:00, tel. 71 784 16 10, 885 852 297 lub mailowo:
Adres poczty elektronicznej jest chroniony przed robotami spamującymi. W przeglądarce musi być włączona obsługa JavaScript, żeby go zobaczyć.
|
|
Bezpłatna pomoc psychiatryczna dla obywateli Ukrainy |
|
Bezpłatna pomoc psychiatryczna dla obywateli Ukrainy
Безкоштовна психіатрична допомога громадянам України
Szanowni Państwo,
Uprzejmie informujemy, że do przyklinicznej Poradni Zdrowia Psychicznego Uniwersyteckiego Szpitala Klinicznego we Wrocławiu mogą zgłaszać się obywatele Ukrainy potrzebujący wsparcia i pomocy psychiatry w języku ojczystym.
Pracujemy w Klinice Psychiatrii USK przy wyb. L. Pasteura 10 we Wrocławiu. W celu ustalenia terminu porady prosimy o kontakt mailowy lub telefoniczny w dniach poniedziałek-piątek w godzinach 9:00 -14:00: +48 71 784 16 10 , +48 885 852 297
Adres poczty elektronicznej jest chroniony przed robotami spamującymi. W przeglądarce musi być włączona obsługa JavaScript, żeby go zobaczyć.
Безкоштовна психіатрична допомога громадянам України
Iнформуємо, що до Приклiничної Пораднi (Полiклiніки) Психiчного Здоров'я Унiверситетської Клiнiчної Лiкарнi у Вроцлавi можуть звертатися громадяни України, що потребують пiдтримки тa допомоги психiатра, який розмовляє польською, українською i російською мовами.
Працюємо в Психiатричнiй Клiницi за адресою узбережжя Пастера 10 у Вроцлавi. Для записiв просимо звертатися за допомогою електронної пошти
Adres poczty elektronicznej jest chroniony przed robotami spamującymi. W przeglądarce musi być włączona obsługa JavaScript, żeby go zobaczyć.
або за телефонами +48 71 784 16 10, +48 885 852 297 (з понедiлка до п'ятниці в годинах з 9:00 -14:00). |
|
Anosmia – czym to pachnie? |
|
Anosmia – czym to pachnie?
27 lutego przypada Dzień Wiedzy o Anosmii, czyli schorzeniu polegającym na utracie węchu. Może do niego dojść w wyniku infekcji wirusowej (zwłaszcza górnych dróg oddechowych), urazów głowy, działania substancji toksycznych, w przebiegu chorób neurodegeneracyjnych i schorzeń w zakresie zatok przynosowych. Rzadko, ale też zdarza się anosmia wrodzona. Choć problem jest znany od dawna, a na zaburzenia węchu według różnych badań może cierpieć nawet ok. 15 proc. populacji, to wiele osób usłyszało o nich dopiero podczas pandemii, gdy zakażeni koronawirusem masowo zaczęli tracić powonienie.
– Zaburzenia węchu nie są traktowane jako poważna choroba i z tego powodu problem jest bagatelizowany – przyznaje dr Katarzyna Resler z Kliniki Otolaryngologii, Chirurgii Głowy i Szyi Uniwersyteckiego Szpitala Klinicznego we Wrocławiu, której praca doktorska, obroniona na Uniwersytecie Medycznym we Wrocławiu, dotyczyła właśnie zaburzeń powonienia. – Dopiero pandemia zwróciła uwagę na tę dolegliwość. Utrata węchu i smaku (które często razem występują) w I fali pandemii stanowiły charakterystyczny objaw zakażenia koronawirusem. Co więcej, okazało się, że anosmia często utrzymuje się długo po przechorowaniu COVID-19 i nie cofa się tak, jak to jest w przypadku innych infekcji grypowych i grypopodobnych, gdy zaburzenie powonienia – jeśli do niego dojdzie – jest krótkotrwałe. Po COVID-19 można nie czuć zapachów przez kilkanaście dni, pół roku, a nawet dłużej. Ponadto u chorych po infekcji koronawirusem obserwujemy zjawisko jakościowych zaburzeń węchu: parosmii – niewłaściwego odbioru zapachów i fantosmii – odczuwania nieistniejących zapachów. Chorzy skarżą się, że są to zwykle nieprzyjemne wonie, np. zgnilizna, spalenizna.
Przyjmuje się, że te opaczne wrażenia węchowe są wynikiem procesu regeneracji nabłonka węchowego (coś już zaczynamy w ogóle czuć), ale jeszcze nie doszło do jego całkowitej odbudowy. Właśnie na zdolności nabłonka węchowego do regeneracji opiera się leczenie pocovidowej anosmii.
– Nie mamy wiele do zaoferowania pacjentom z tym problemem, ale możemy starać się przyspieszyć ten proces – mówi laryngolog. – Jeśli brak węchu trwa dłużej niż dwa tygodnie, zalecamy trening węchowy (dostarczający silnych bodźców zapachowych) i suplementację kwasów Omega 3. Trening polega na wąchaniu dwa razy dziennie czterech zapachów z różnych grup (pomarańcza, róża, goździk i eukaliptus) i jednoczesnym wyobrażaniu ich sobie. Trzeba to robić regularnie i nie zniechęcać się, bo na efekt można czekać tygodniami.
Dlaczego SARS-COV-2 upośledza węch w o wiele większym stopniu niż wcześniej znane patogeny? Tego naukowcy z całą pewnością jeszcze nie wiedzą. Patogen dostaje się do ludzkiego organizmu przez górne drogi oddechowe i powoduje stan zapalny nabłonka węchowego. Dr Kataryna Resler podkreśla, że badania w tej kwestii trwają i przed naukowcami jeszcze daleka droga do rozwikłania wszystkich tajemnic koronawirusa. Także tych związanych z węchem. O tym, jak skomplikowany to zmysł, świadczą m.in. odkrycia pary amerykańskich naukowców, nagrodzone w 2004 r. Nagrodą Nobla. Richard Axel i Linda B. Buck opisali rodzinę około tysiąca genów kodujących receptory węchowe.
Choć anosmia nie jest w medycynie uważana za stan niepełnosprawności, bez wątpienia wpływa na jakość życia. Zwłaszcza, gdy pojawia się nagle i nie ma charakteru przejściowego.
– Zwykle nie zdajemy sobie sprawy z tego, jak ważnym zmysłem jest nasz węch – dodaje dr Resler. – Pozwala nam m.in. uniknąć niebezpieczeństwa (np. pożaru, zjedzenia zepsutego jedzenia), poczuć całą feerię zapachów wiosny, lata, perfum, wpływa na bliskie relacje między ludźmi (np. więź noworodka z matką opiera się w dużej mierze na zapachu). Według badań przeprowadzonych w Szwecji, zaburzenia węchu dotykają 19 proc. społeczeństwa, a opublikowane badania niemieckie wskazują na 22 proc. Jednak w obu krajach badano różne grupy wiekowe, stąd być może wynikają różnice (powonienie pogarsza się bowiem z wiekiem). Z kolei według danych pochodzących z samooceny pacjentów problem ten dotyka ok. 9,5-15 proc. populacji. Tak istotną różnicę można tłumaczyć faktem, że wielu pacjentów nie uświadamia sobie własnego upośledzenia powonienia. Szacuje się, że anosmia, czyli całkowita utrata węchu, występuje u 5 proc. populacji.
|
|
Zdrowotne konsekwencje po przebytym COVID-19 dopiero przed nami |
|
Zdrowotne konsekwencje po przebytym COVID-19 dopiero przed nami
Od kilku tygodni zakażonych SARS-CoV-2 w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu jest coraz mniej i sytuacja epidemiologiczna pozostaje w miarę stabilna. Jednak wciąż prawie co piąty pacjent przyjmowany do szpitala z innego powodu, uzyskuje dodatni wynik testu. Lekarzy niepokoi ponadto rosnąca liczba pacjentów z nasilonymi objawami chorób przewlekłych po przechorowaniu COVID-19. Część z nich ujawnia się nawet po trzech miesiącach od infekcji.
– Od 2-3 tygodni spada liczba pacjentów zakażonych SARS-CoV-2 w naszym szpitalu, ale wciąż jest ich ponad stu – poinformował naczelny epidemiolog USK prof. Jarosław Drobnik. – 22 lutego w obu lokalizacjach (przy ul. Borowskiej i w szpitalu tymczasowym przy ul. Rakietowej) łącznie mieliśmy 135 pacjentów z COVID-19, w tym 19 dzieci. Liczba pacjentów pediatrycznych jest mniej więcej stała, co pokazuje, że COVID-19 jeszcze z nami pozostanie. Choć sytuacja epidemiologiczna w kraju bez wątpienia poprawia się, to nie do końca to widać na oddziałach zabiegowych.
– Jestem umiarkowanym optymistą w ogłaszaniu końca pandemii – przyznaje prof. Dariusz Janczak, kierownik Kliniki Chirurgii Naczyniowej, Ogólnej i Transplantacyjnej USK, zarządzający podczas pandemii całym obszarem zabiegowym szpitala. – Nadal ok. 20 proc. pacjentów, którzy trafiają do nas w trybie ostrodyżurowym, okazuje się zainfekowana. To są pacjenci, którzy mają inne schorzenia i wymagają opieki specjalistycznej, więc nie możemy ich przekazać do szpitala tymczasowego, gdzie leczy się tylko COVID-19. Stworzyliśmy specjalny oddział pooperacyjny, w którym przebywają chorzy ze wszystkich oddziałów zabiegowych z jednoczesną infekcją. Tym, co nas najbardziej niepokoi, jest stale rosnąca liczba pacjentów, którzy trafiają do nas na ostry dyżur z powodu zaostrzenia chorób przewlekłych. Wiążemy to z przebytym zakażeniem wirusem SARS-CoV-2. Do nasilenia objawów choroby podstawowej dochodzi czasem po miesiącu, dwóch, a nawet trzech od infekcji. Dotyczy to głównie chorób sercowo-naczyniowych, obserwujemy znacznie więcej przypadków np. ostrych niedokrwień serca czy zakrzepicy. Niepokojący jest także wcześniej nieobserwowany stopień zaawansowania objawów. Trzeba się spodziewać, że ostateczne konsekwencje po przechorowaniu COVID-19 dopiero nas czekają.
Prof. Janczak zwraca uwagę także na gorsze efekty leczenia chorych po przebytym COVID-19. Wynika to z tego, że koronawirus powoduje uszkodzenie śródbłonka i zwiększa ryzyko zakrzepicy. A zatem u pacjentów obciążonych, naczyniowych, szczególnie z chorobami tętnic dochodzi do wykrzepiania, co powoduje, że lekarze często są bezradni.
W obliczu końcówki V fali pandemii można już podsumować, że USK udało się bez przerwy łączyć funkcje szpitala covidowego i „białego”, leczącego w tych trudnych warunkach wszystkich pacjentów. – Może nie przeszliśmy tej epidemii całkiem suchą nogą, ale też nie wpadliśmy w nią po same uszy – ocenił prof. Jarosław Drobnik. – Kryje się za tym gigantyczny wysiłek wielu osób, bez których zaangażowania to by się nie udało: zespołu zakażeń szpitalnych, ale i całego personelu, dyrekcji szpitala oraz rektora Uniwersytetu Medycznego we Wrocławiu. Chciałbym im wszystkim bardzo podziękować.
Naczelny epidemiolog USK podziękował także dziennikarzom, którzy od początku pandemii relacjonowali jej przebieg, nie tylko podczas cotygodniowych „covidowych” konferencji prasowych, organizowanych w każdy wtorek w USK. Spotkanie z dziennikarzami 22 lutego br. było ostatnim z tego cyklu. Przynajmniej taką mamy nadzieję.
|
|
Depresja przyczyną bólu, ból powodem depresji |
|
Depresja przyczyną bólu, ból powodem depresji
Czy podłożem przewlekłego bólu może być stan depresyjny, czy też przeciwnie: fizyczne cierpienie powoduje smutek, wymagający już pomocy specjalisty? Na to pytanie naukowcy nie znają jednoznacznej odpowiedzi. Wiadomo natomiast, że istnieje wyraźna korelacja między bólem a depresją. Ponadto pacjenci nie zawsze są właściwie diagnozowani i leczeni pod tym kątem. Tymczasem ból przewlekły jest najczęstszą przyczyną wizyt u lekarzy i dotyka – według różnych szacunków – od 1/5 do nawet 1/3 populacji.
– Ból fizjologiczny jest sygnałem ostrzegawczym, że coś się dzieje w organizmie i z tego powodu jest przydatny – mówi prof. Andrzej Kübler, koordynator Centrum Leczenia Bólu i Opieki Paliatywnej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu i członek zarządu Polskiego Towarzystwa Badania Bólu. – Jednak jeśli trwa dłużej i przybiera postać przewlekłą, przestaje pełnić funkcję ostrzeżenia. W sensie medycznym nie jest pacjentowi potrzebny, niczego nie sygnalizuje, a jedynie przysparza cierpienia. Wówczas sam staje się odrębną chorobą i może całkowicie zmienić życie człowieka. Tak jest m.in. w przypadku migren, bólów krzyża, stawów, bólów neuropatycznych. Okazuje się, że u ok. połowy pacjentów z bólem przewlekłym występują objawy depresji. Wskazują na to liczne badania, ale też obserwujemy to zjawisko u pacjentów przyklinicznej Poradni Leczenia Bólu USK.
Nierozstrzygnięty pozostaje problem, co było pierwsze: ból czy depresja. Na pewno jest tak, że jeśli człowiek cierpi i nie ma dla niego odpowiedniego sposobu leczenia, a dodatkowo traci swoją pozycję w pracy i rodzinie, to mogą się u niego pojawić objawy depresji. Z drugiej strony, chorzy z rozpoznaną depresją ponadprzeciętnie często prezentują objawy bólu. Dowiedziono też, że ta choroba zwiększa wrażliwość na ból. Chorych na depresję bez wątpienia boli bardziej.
Ścisły związek depresji i bólu potwierdza także skuteczność niektórych leków antydepresyjnych w łagodzeniu przewlekłego bólu. Prof. Andrzej Kübler podkreśla jednak, że chodzi o pewną grupę leków o specyficznym działaniu i korzystna może być konsultacja lekarza leczącego ból ze specjalistą psychiatrii. To jedna z wielu sytuacji, które dowodzą, że leczenie bólu przewlekłego jest problemem wielodyscyplinarnym i powinno być prowadzone w sposób zintegrowany.
– Mamy też inne przykłady na to, jak ciało i psychika są ze sobą nierozerwalnie związane – dodaje specjalista leczenia bólu. – U wielu pacjentów mijają objawy depresji, gdy skutecznie leczymy ból, niekoniecznie za pomocą leków, ale np. rehabilitacji. Tak często jest w przypadku bólów krzyża, gdy udaje się je wyeliminować przez fizjoterapię, a jednocześnie pacjent odzyskuje dobry nastrój. W takich sytuacjach wyraźnie widać, że to nie leki pomogły, ale po prostu zniesienie bólu i związana z tym poprawa komfortu życia.
Podstawą skutecznego leczenia jest zawsze prawidłowa diagnoza. Tak samo jest z leczeniem bólu. Pacjenci, którzy zgłaszają się do przyklinicznej Poradni Leczenia Bólu USK, najpierw są poddawani szczegółowym badaniom. Najczęściej konieczne są konsultacje specjalistów różnych dziedzin, żeby dojść do pierwotnej przyczyny problemu. Wśród nich psycholog jest częstym gościem, a wiele dolegliwości fizycznych okazuje się mieć swoje źródło w psychice.
Prof. Andrzej Kübler, ubolewa, że mimo postępu medycyny w wielu dziedzinach, do leczenia bólu nie przywiązuje się należnej wagi. W Polce działa zaledwie 25 poradni, certyfikowanych przez Polskie Towarzystwo Badania Bólu i zapewniających pacjentom interdyscyplinarną diagnostykę oraz terapię. Potrzeby są znacznie większe. Dlatego tym bardziej ważne jest szkolenie medyków i przekazywanie im aktualnej wiedzy na temat diagnostyki i leczenia różnych postaci bólu w ujęciu integracyjnym i interdyscyplinarnym.
Najbliższa konferencja naukowo-szkoleniowa na ten temat „Integracyjna Medycyna Bólu” odbędzie się 8-9 kwietnia we Wrocławiu, a jej partnerem naukowym jest Katedra i Klinika Anestezjologii i Intensywnej Terapii Uniwersytetu Medycznego we Wrocławiu. W komitecie organizacyjnym i naukowym zasiadają były i obecny kierownik tej jednostki: prof. Andrzej Kübler i prof. Waldemar Goździk.
 |
|
Prof. Leszek Szenborn o powrocie dzieci do szkół |
|
Prof. Leszek Szenborn o powrocie dzieci do szkół
W poniedziałek 21 lutego do nauki stacjonarnej wracają wszyscy uczniowie. Prof. Leszek Szenborn, kierownik Kliniki Pediatrii i Chorób Infekcyjnych Uniwersyteckiego Szpitala Klinicznego we Wrocławiu i członek Rady ds. COVID-19, uważa, że to właściwa decyzja w sytuacji, gdy od dawna istnieje możliwość szczepienia przeciwko COVID-19 uczniów w każdym wieku. Od wielu miesięcy mogą się szczepić dzieci w wieku 12-17 lat, a od grudnia ubiegłego roku także te najmłodsze w wieku 5-11 lat.
– Wszyscy, którzy chcieli coś zrobić dla swego zdrowia, mogli się zaszczepić – mówi prof. Leszek Szenborn. – Jeśli ktoś nie boi się zachorowania swojego dziecka, tym bardziej nie powinien się bać jego powrotu do szkoły.
Prof. Szenborn podkreśla, że liczba zakażeń spada, a w kierowanej przez niego Klinice Pediatrii i Chorób Infekcyjnych USK nie ma obecnie żadnego pacjenta z COVID-19 w ciężkim stanie. W jego opinii zakaz chodzenia do szkoły i nauczanie zdalne były uzasadnione w sytuacji przepełnienia szpitali oraz gdy jako populacja oczekiwaliśmy na powstanie odporności poszczepiennej. Teraz już jest jasne, że chętnych do szczepień jest coraz mniej.
– Nie ma więc na co czekać – uważa prof. Szenborn. – Jeżeli ktoś nie chce skorzystać ze szczepienia, to trudno. Natomiast 22 milionom Polaków, którzy się zaszczepili, chcę podziękować, że zawarli przymierze ze zdrowiem. Szczepienie jest wyrazem mądrości. Świadczy o tym, że wybieramy zapobieganie, a nie chorowanie.
Według najnowszych danych dolnośląskiego kuratora oświaty, na Dolnym Śląsku szczepionkę przeciwko COVID-19 przyjęło 10,3 proc. dzieci w wieku 5-11 lat, a w grupie wiekowej 12-18 lat odsetek ten wynosi 49 proc.  |
|
Ambulans za 1 mln zł dla USK od miasta |
|
Ambulans za 1 mln zł dla USK od miasta
Prezydent Wrocławia Jacek Sutryk przekazał Uniwersyteckiemu Szpitalowi Klinicznemu we Wrocławiu 1 mln zł na zakup ambulansu medycznego wraz z wyposażeniem. Jest to ambulans marki Mercedes Benz Sprinter 419, wyposażony w sprzęt najnowszej generacji m.in.: defibrylator, respirator, system transportu pacjenta z noszami bariatrycznymi (o udźwigu do 320 kg), urządzenie do automatycznego uciskania klatki piersiowej, 4 pompy infuzyjne oraz krzesło trakcyjne.
Karetka będzie m.in. przewozić pacjentów z zagrożeniem zdrowia i życia z powodu COVID-19 między poszczególnymi lokalizacjami USK i innymi podmiotami leczniczymi na terenie Wrocławia. Służyć będzie także, jako dodatkowy mobilny punkt szczepień dla seniorów i osób mających trudności z poruszaniem się.
Dotychczas zespół wyjazdowy USK zaszczepił ponad pół tysiąca starszych osób, którym ze względu na wiek trudno byłoby dotrzeć do punktu sczepień poza domem. Wśród tych, którzy przyjęli szczepionkę we własnych mieszkaniach, była 100-latka oraz 96-letnia pani, odznaczona Orderem Orła Białego. Potrzeby nadal są duże - nasza karetka jeździ do wrocławskich seniorów raz w tygodniu.
- Dziękując panu prezydentowi za ten prezent, mogę powiedzieć, że Dolnoślązacy mogą czuć się lepiej - powiedział prof. Piotr Ponikowski, rektor Uniwersytetu Medycznego we Wrocławiu podczas oficjalnego przekazania karetki przez Prezydenta Wrocławia, które odbyło się 18 lutego. - Mają bowiem hojnego prezydenta Wrocławia, a także taki ośrodek, jak Uniwersytecki Szpital Kliniczny, którego potencjał jest ogromny.
Dyrektor ds. lecznictwa otwartego USK we Wrocławiu Barbara Korzeniowska podkreśliła, że wsparcie ze strony władz miasta ma największe znaczenie dla pacjentów, dlatego dziękuje przede wszystkim w ich imieniu.
- Dzięki takiej karetce i innym urządzeniom, które mogliśmy kupić z przekazanych nam środków, poprawiamy jakość życia pacjentów i ich bezpieczeństwo - powiedziała Barbara Korzeniowska. - A po to właśnie jesteśmy.
Prezydent Jacek Sutryk zapewnił, że choć Wrocław nie jest organem założycielskim dla żadnego szpitala, to jednak nie zwalnia się z odpowiedzialności za ochronę zdrowia.
- W ubiegłym roku wsparliśmy wrocławskie szpitale kwotą 6 milionów złotych - podsumował prezydent Jacek Sutryk. - Jest to w rzeczywistości dar od wszystkich wrocławian.
Przekazany dziś oficjalnie nowoczesny ambulans jest już drugim, którym USK dysponuje dzięki wsparciu miasta. W 2020 roku ze środków przekazanych przez Prezydenta Wrocławia (1 mln zł) zakupiony został najnowocześniejszy w Polsce ambulans kontenerowy do przewozu osób z ostrą niewydolnością oddechową. Jest on wyposażony w respirator, a także umożliwia podłączenie pacjenta do urządzenia ECMO, zastępującego pracę płuc i serca, już w trakcie transportu do specjalistycznego ośrodka. USK wykorzystuje ten pojazd kilka razy dziennie.
- Ta karetka przejechała już 75 tysięcy kilometrów - powiedział prof. Waldemar Goździk, kierownik Kliniki Anestezjologii i Intensywnej Terapii USK we Wrocławiu. - Bardzo przydała się nam m.in. podczas najostrzejszej fazy pandemii, przewożąc ciężko chorych pacjentów do szpitala tymczasowego. Jestem przekonany, że nowy ambulans, także wyposażony w sprzęt najnowszej generacji do intensywnej terapii, w ciągu roku przejedzie podobna trasę.
Poza środkami na zakup pojazdów medycznych, miasto wsparło w ub. r. USK kwotą blisko 2,3 mln zł na specjalistyczne wyposażenie. Szpital przeznaczył te środki na:
- zakup kardiomonitora i głowicy USG dla Kliniki Neurologii USK - (37 tys. zł)
- zakup cyfrowego aparatu RTG dla Uniwersyteckiego Centrum Diagnostyki Obrazowej (1,2 mln zł)
- zakup innego sprzętu medycznego, m.in.:
* aparat USG (618 tys. zł), który umożliwia dokładną ocenę układu naczyniowego do Kliniki Angiologii, Nadciśnienia Tętniczego i Diabetologii USK.
* aparat USG (160 tys. zł) do Kliniki Chirurgii Urazowej i Chirurgii Ręki USK * 32 pompy infuzyjne.
     |
|
Ciężarna pacjentka z COVID-19 przez 6 tygodni walczyła o życie na ECMO |
|
Ciężarna pacjentka z COVID-19 przez 6 tygodni walczyła o życie na ECMO
Po sześciu tygodniach wspomagania aparatem do pozaustrojowego utlenowania krwi ECMO lekarzom Kliniki Anestezjologii i Intensywnej Terapii Uniwersyteckiego Szpitala Klinicznego we Wrocławiu udało się odłączyć ciężarną pacjentkę od urządzenia. Najbliższe dni spędzi w II Klinice Ginekologii i Położnictwa USK kierowanej przez prof. Mariusza Zimmera, ale liczy na to, że wkrótce wyjdzie do domu i tam będzie czekać na rozwiązanie.
– Czuję się dobrze i cieszę się, że przeszłam na lżejszy oddział, że jest już po wszystkim. Mam nadzieję, że za parę dni stanę na nogi i pojadę do domu. Czeka tam na mnie rodzina i 2-letnia córeczka. A teraz będzie syn, urodzi się w czerwcu – mówi pacjentka po kilku dniach od opuszczenia oddziału intensywnej terapii. Kobieta pamięta tylko tyle, że z Legnicy przewieziono ją do Wrocławia, a potem już nie była niczego świadoma. Potem po prostu się obudziła. W tym czasie trwała dramatyczna walka lekarzy o jej życie.
– 34-letnia kobieta w 19 tygodniu ciąży, zakażona SARS-CoV-2 trafiła do nas na początku stycznia ze szpitala w Legnicy – mówi prof. Waldemar Goździk, kierownik Kliniki Anestezjologii i Intensywnej Terapii USK. – Przebywała tam krótko, ponieważ jej stan szybko się pogarszał. Kiedy przyjęliśmy ją na oddział, planowaliśmy wysokoprzepływową tlenoterapię, ale okazało się, że konieczna jest bardziej inwazyjna metoda – ECMO (pozaustrojowe utlenowanie krwi).
W krótkim czasie od infekcji badania obrazowe wykazały, że płuca pacjentki były zajęte przez proces zapalny w 100 proc. Leczenie początkowo przebiegało standardowo, ale po ok. 3 tygodniach pojawiły się komplikacje, m.in. zaburzenia krzepnięcia, które wiążą się z ryzykiem odklejenia łożyska. A przecież lekarze nie mogli zapominać o ciąży – była ona monitorowana na bieżąco przez położników. Kiedy już udało się ustabilizować funkcje układu krzepnięcia, doszło do kolejnego powikłania, które zdarza się rzadko: małopłytkowości indukowanej terapią przeciwzakrzepową. To nie był jeszcze koniec. Podejrzenie zatorowości płucnej, które ostatecznie okazało się odmą, krwawienie do drzewa oskrzelowego, wymagające bronchoskopii…
- Można powiedzieć, że tej pacjentce zdarzyły się wszystkie powikłania, jakie tylko mogły się zdarzyć. Tym większa jest radość naszego zespołu, że udało się szczęśliwie je pokonać, a stan pacjentki poprawił się na tyle, by móc ją przekazać pod opiekę ginekologów-położników – dodaje prof. Waldemar Goździk.
To kolejny przypadek młodej ciężarnej pacjentki USK, która z powodu COVID-19 wymagała terapii ECMO. Przypomnijmy, że w jednym z takim przypadków listopadzie 2020 r. ginekolodzy we współpracy z anestezjologami USK wykonali bezprecedensowy zabieg cesarskiego cięcia u ciężarnej ze skrajną niewydolnością oddechową, podłączonej do systemu pozaustrojowego utlenowania krwi ECMO. Dziecko przyszło na świat w 29. tygodniu ciąży, ważyło 1440 g i otrzymało 7 punktów w skali Apgar.
|
|
Zwiększone ryzyko zgonu u chorych z COVID-19 i udarem mózgu |
|
Zwiększone ryzyko zgonu u chorych z COVID-19 i udarem mózgu
U pacjentów z udarem niedokrwiennym mózgu, do którego doszło w czasie jednoczesnej infekcji COVID-19, ryzyko zgonu w ciągu doby wrasta prawie trzykrotnie. Częściej dochodzi u nich do powikłań krwotocznych, gorzej przebiega późniejsza rehabilitacja. Ponadto tę grupę chorych wielokrotnie częściej dotyka udar żylny – to wnioski z analizy stanu zdrowia pacjentów Kliniki Neurologii z pododdziałem udarowym Uniwersyteckiego Szpitala Klinicznego we Wrocławiu zakażonych SARS-CoV-2 i hospitalizowanych z powodu udaru. Badanie, w którym brała udział Klinika Neurologii Uniwersytetu Medycznego we Wrocławiu, trwało dwa lata i było częścią międzynarodowego projektu, prowadzonego w blisko 130 ośrodkach na całym świecie. Doniesienia naukowców o związku infekcji koronawirusa z cięższym przebiegiem udaru niedokrwiennego mózgu pojawiły się już w pierwszych miesiącach pandemii. Pierwsze obserwacje potwierdzają analizy tysięcy przypadków. Badanie, w którym uczestniczyła Klinika Neurologii USK, objęło ponad 15 tysięcy osób leczonych z powodu udaru w 139 ośrodkach w Europie i poza nią: w Ameryce Północnej, Afryce i w Azji, a jego koordynatorem jest ośrodek portugalski. – Analizowaliśmy przypadki tylko tych pacjentów, którzy przeszli udar, a jednocześnie mieli potwierdzoną infekcję COVID-19 przy przyjęciu do szpitala lub już w trakcie hospitalizacji okazali się dodatni – mówi dr Marta Nowakowska-Kotas z Kliniki Neurologii USK i dolnośląski konsultant w dziedzinie neurologii. – Z obserwacji naszej grupy badań wynika, że infekcja pogarsza rokowania pacjentów z udarem niedokrwiennym mózgu nawet wtedy, gdy przechodzą COVID-19 bezobjawowo. Dotychczas naukowcy ustalili, że ryzyko zgonu z powodu udaru u pacjentów z COVID-19 w ciągu 24 godzin jest znacząco wyższe niż u osób bez infekcji. Częściej też udar dotyczy jednocześnie wielu naczyń wewnątrzczaszkowych (jest bardziej rozległy), rośnie też ryzyko powikłań krwotocznych, co znacznie utrudnia leczenie takiego chorego. – Ujawnił się też kolejny problem: udar żylny, spowodowany zakrzepicą żył i zatok wewnątrzczaszkowych, którego ryzyko przy COVID-19 rośnie nawet 100-krotnie – dodaje dr Nowakowska-Kotas. – Warto podkreślić te statystyki, zwłaszcza w kontekście obaw przed niektórymi szczepionkami. Jeśli po podaniu szczepionki ryzyko powstania zakrzepicy (przy czym mówimy o samej zakrzepicy, a nie o udarze) wzrasta 10-krotnie, a w wyniku samej infekcji mamy sto razy większe ryzyko, to sprawa jest bezdyskusyjna. Zakażenie koronawirusem jest wielokrotnie bardziej niebezpieczne dla zdrowia i życia niż rzadkie zdarzenia niepożądane po szczepionce. Dlatego nieustannie zachęcamy do szczepień wszystkich, którzy jeszcze tego nie zrobili. Neurolog podkreśla wciąż istniejący problem zbyt późnego zgłaszania się pacjentów z udarem do szpitala. Uniemożliwia to często zastosowanie skutecznych procedur reperfuzyjnych, pozwalających cofnąć objawy neurologiczne związane z udarem. Czas odgrywa tu kluczową rolę. Udrożnienie naczyń w mózgu poprzez trombolizę trzeba wykonać w ciągu 4,5 godzin od powstania udaru, a trombektomię mechaniczną – w ciągu 6 godzin. Niestety, wielu pacjentów trafia na oddział już po tym czasie. Jedni czekają, aż „samo przejdzie”, inni obawiają się szukać pomocy z powodu pandemii. Dotyczy to m.in. chorych na COVID-19. – W Klinice Neurologii USK cały czas leczymy pacjentów z udarem. Specjalistyczną pomoc otrzymają niezależnie od tego, czy są zakażeni czy nie. Wobec pacjentów z COVID-19 stosujemy wszystkie niezbędne procedury bezpieczeństwa. Z udarem nie można czekać, aż minie infekcja – przestrzega dr Marta Nowakowska-Kotas.
|
|
Nowatorska immunoterapia przeciwbiałaczkowa |
|
Pierwszy raz w Polsce - nowatorska immunoterapia przeciwbiałaczkowa komórkami NK
Zespół Kliniki Transplantacji Szpiku, Hematologii i Onkologii Dziecięcej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu po raz pierwszy w Polsce przygotował i podał komórki układu odpornościowego NK. Zabieg wykonano 1 lutego br. u 18-latka z ostrą białaczką szpikową, u którego zawiodły wszystkie standardowe metody, łącznie z przeszczepieniem szpiku. Koncentrat komórek NK został przygotowany z krwi pobranej od ojca chłopca. Komórki NK (ang. natural killer – urodzeni zabójcy) to komórki układu odpornościowego, które są zdolne do wykrywania i niszczenia obcych lub nieprawidłowych tkanek, w tym komórek nowotworowych. Jednak aktywność przeciwnowotworowa komórek NK jest kwestią indywidualną i zależy od różnorodnych genów. Leczenie osób, u których komórki NK słabo działają, można wspomóc, podając je z zewnątrz – wyizolowane z własnej krwi pacjenta lub z krwi zdrowego dawcy. Na świecie ta metoda jest stosowana od ok. 20 lat w najlepszych ośrodkach USA i Europy, ale w Polsce dotąd nie było takich możliwości. – Naszym pierwszym pacjentem był 18-letni chłopiec, leczony od 2021 roku z powodu ostrej białaczki szpikowej – tłumaczy dr hab. Marek Ussowicz z Kliniki Transplantacji Szpiku, Hematologii i Onkologii Dziecięcej USK, który kierował zespołem zabiegowym. – Niestety, nie odpowiadał na standardowe metody leczenia. Kilka miesięcy temu przeszedł przeszczepienie szpiku, ale i ten zabieg nie przyniósł zadawalających rezultatów. Szansą dla tego pacjenta jest specjalna chemioterapia, której jednak w Polsce nie wykonujemy. Został zakwalifikowany do leczenia w Niemczech. Terapia komórkami NK , którą zrobiliśmy w naszej klinice, miała charakter pomostowy. Dzięki niej organizm pacjenta będzie lepiej przygotowany do chemioterapii i walki z nowotworem. - W Niemczech pacjent będzie miał szansę na eksperymentalną terapię komórkami Uni-CAR-T anty CD123 w ramach badania klinicznego fazy I – podkreśla prof. dr hab. Krzysztof Kałwak – kierownik kliniki. - Być może kiedyś oprócz leczenia dzieci z ostrą białaczką limfoblastyczną komórki CAR-T będą również podawane pacjentom z ostrą białaczką szpikową w USK, a na razie cieszę się bardzo, że zespół pod kierownictwem dr hab. Marka Ussowicza rozwija terapię komórkową NK. Procedura przygotowania i podania komórek NK trwała dwa dni. Najpierw pobrano od dawcy koncentrat leukocytów. Dawcą był ojciec pacjenta, który wcześniej także oddał mu szpik do przeszczepienia. Wybór nie był przypadkowy: u dawcy stwierdzono korzystny układ receptorów KIR związany z aktywnością przeciwnowotworową, który pozwala mieć nadzieję na przeciwbiałaczkową skuteczność przeprowadzonej terapii. Pobrane leukocyty zostały poddane dwuetapowemu oczyszczaniu. Ma ono na celu usunięcie limfocytów, które mogą wywołać chorobę przeszczep przeciwko gospodarzowi. Tak przygotowane komórki podano pacjentowi. – Zabieg był bezpieczny i odbył się bez powikłań, ale wszyscy mieliśmy ciarki, że robimy coś nowego – przyznaje dr hab. Marek Ussowicz. – Chciałoby się powiedzieć, że to skok rozwojowy polskiej transplantologii, tak jak to było w przypadku wielu zabiegów wykonywanych w naszej klinice po raz pierwszy w Polsce. Tym razem musimy się przyznać do nadrabiania zaległości cywilizacyjnych. Mimo to cieszymy się, że jesteśmy w stanie wykonywać skomplikowane procedury. Chcemy walczyć o życie i zdrowie wykorzystując to, co jest najlepsze na świecie. Nasz zespół od wielu lat pracuje nad klinicznym znaczeniem komórek NK, niedługo na podstawie tych badań zakończy się doktorat jednej z badaczek. Terapię komórkami NK traktujemy jako dowód naszej zdolności do stosowania skomplikowanych metod leczenia i dobry punkt na drodze dalszego rozwoju immunoterapii przeciwnowotworowej. We wszystkich procedurach związanych z zabiegiem uczestniczył zespół: dr hab. Marek Ussowicz, dr Kornelia Gajek, dr Blanka Rybka, mgr Renata Ryczan-Krawczyk, dr Monika Mielcarek-Siedziuk, dr Jowita Frączkiewicz.
|
|
Prof. Leszek Szenborn w Radzie ds. COVID-19 |
|
Prof. Leszek Szenborn w Radzie ds. COVID-19
Kierownik Katedry i Kliniki Pediatrii i Chorób Infekcyjnych Uniwersytetu Medycznego i Uniwersyteckiego Szpitala Klinicznego we Wrocławiu znalazł się w gronie 17 ekspertów medycznych w nowej Radzie ds. COVID-19, powołanej 9 lutego br. przez premiera. Prof. Leszek Szenborn jest specjalistą w dziedzinie chorób zakaźnych, wakcynologii i pediatrii.
Jak informuje Kancelaria Rady Ministrów, do głównych zadań Rady ds. COVID-19 będzie należało dokonywanie analiz bieżącej sytuacji zdrowotnej, ale także gospodarczej i społecznej w kraju. Rada będzie też przedstawiała propozycje działań w zakresie zwalczania skutków pandemii COVID-19, ze szczególnym uwzględnieniem obszaru ochrony zdrowia.
– Mam nadzieję, że pandemia przyczyni się do reformy całego systemu ochrony zdrowia, bo jest to ogromne pole do działania – mówi prof. Leszek Szenborn.
Zadaniem Rady będzie też opiniowanie projektów aktów prawnych i innych dokumentów rządowych, dotyczących przeciwdziałania skutków pandemii COVID-19. W skład Rady ds. COVID-19 weszli specjaliści z różnych dziedzin medycyny, ale także nauk społeczno-ekonomicznych. W obradach będą brać udział również przedstawiciele Ministerstwa Zdrowia i innych instytucji.
 |
|
Więcej chorych z COVID-19 w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu |
|
Więcej chorych z COVID-19 w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu
Choć liczba zakażeń SARS-CoV-2 w Polsce spada, do Uniwersyteckiego Szpitala Klinicznego we Wrocławiu od ok. tygodnia trafia coraz więcej zakażonych pacjentów. Intensywnie rośnie także odsetek dodatnich wyników testów na obecność koronawirusa, wykonywanych w tutejszym laboratorium. – Dane z Dolnego Śląska wskazują, że przy spadającej liczbie zakażeń rośnie liczba hospitalizowanych z COVID-19. Wzrost ten jest ewidentny: 8 lutego w dolnośląskich szpitalach przebywało blisko 1500 pacjentów z COVID-19, podczas gdy jeszcze 31 stycznia było ich ok. 1100 – informuje Marcin Drozd, dyrektor ds. lecznictwa USK. – Podobną tendencję obserwujemy w USK. We wszystkich lokalizacjach, łącznie ze szpitalem tymczasowym, dziś (8 lutego) w USK hospitalizowane są 162 osoby zakażone SARS-CoV-2. 25 stycznia było ich 126. Wśród nich dominują pacjenci z wielochorobowością, zaburzeniami odporności i chorzy onkologicznie. Są to osoby, które wymagają specjalistycznego leczenia z innych powodów niż COVID-19, więc większości z nich nie możemy kierować do szpitala tymczasowego.
Do szpitala tymczasowego i na SOR przy ul. Borowskiej dziennie przyjmowanych jest 15-20 pacjentów, którzy okazują się dodatni. Część z nich nie ma żadnych objawów infekcji. Stan większości z tych, którzy obecnie trafiają do szpitala tymczasowego, jest na tyle dobry, że nie wymagają agresywnej tlenoterapii.
– Mimo to średni czas ich pobytu w szpitalu jest dość długi, wynosi ok. 12 dni – mówi koordynujący szpitalem tymczasowym dr Janusz Sokołowski. – Powody są różne, m.in. obserwujemy grupę pacjentów, leczonych wcześniej antybiotykami, co doprowadziło do „wyjałowienia organizmu”, wielu pacjentów ma także choroby współistniejące. Te osoby trudniej i dłużej się leczy.
O tym, że pandemia nie odpuszcza, świadczą też wyniki testów na obecność koronawirusa. W ciągu tygodnia laboratorium USK wykonuje ich ok. 3 tysięcy. Testowani są wszyscy pacjenci przyjmowani do szpitala, ale jest też wiele zleceń z zewnątrz (m.in. skierowania od lekarza POZ).
– Jeszcze kilka dni temu dodatni wynik dotyczył 1/3 badanych próbek, obecnie są to już 2/3 – informuje dr Danuta Wendycz-Domalewska, kierownik Laboratorium Biologii Molekularnej USK. – Coraz częściej pacjenci, wymazywani w związku z koniecznością przyjęcia do szpitala, okazują się zakażeni. W poprzednich falach pandemii były to pojedyncze osoby.
 |
|
Badanie w kierunku obecności wirusa HPV |
|
Badanie w kierunku obecności wirusa HPV powinno być standardem w profilaktyce raka szyjki macicy
Tradycyjna cytologia to za mało, by w każdym przypadku wykryć raka szyjki macicy (RSM) we wczesnym stadium. Konieczne jest wprowadzenie do standardowego schematu screeningu tej choroby badania w kierunku obecności wirusa HPV – to najnowsze zalecania Polskiego Towarzystwa Ginekologów i Położników. Zespół ekspertów PTGiP opracował nowy algorytm postępowania w badaniu przesiewowym RSM, w którym jednym z ważnych elementów jest właśnie wykrywanie wirusa brodawczaka ludzkiego. Lekarze i naukowcy postulują także, by to badanie było bardziej dostępne dla pacjentek, a więc refundowane przez NFZ. Wczesne wykrycie RSM jest niezmiernie ważne, bo ten rodzaj nowotworu w początkowych stadiach jest uleczalny w stu procentach. O wadze problemu decyduje też aspekt społeczny: rak ten dotyczy głównie kobiet w wieku prokreacyjnym, a leczenie zaawansowanego RSM zamyka drogę do przyszłego macierzyństwa. Obecnie standardem badań przesiewowych RSM jest tzw. cytologia szkiełkowa. Zdaniem ekspertów – stanowczo niewystarczająca: – Jest to badanie ważne, zwłaszcza gdy kobiety wykonują je regularnie – tłumaczy prof. dr hab. Mariusz Zimmer, kierownik II Kliniki Ginekologii i Położnictwa Uniwersyteckiego Szpitala Klinicznego we Wrocławiu, prezes PTGiP ubiegłej kadencji, który przewodniczył zespołowi autorów nowego algorytmu. – Jednak od dawna znamy jego niedoskonałości. Pobrany od pacjentki materiał oglądany jest pod mikroskopem przez cytologa, który identyfikuje komórki nowotworowe. Próbki muszą być prawidłowo pobrane, oczyszczone, ważne jest też doświadczenie cytologa. Jeśli któryś z tych czynników zawiedzie, badanie nie będzie wiarygodne. Według różnych szacunków, fałszywie ujemny wynik dotyczy 8-20 proc. wykonanych cytologii. Oznacza to setki pacjentek, których czujność została uśpiona. Tymczasem mamy coraz lepsze możliwości diagnostyczne i powinniśmy z nich korzystać powszechnie. W nowym schemacie postępowania w badaniu przesiewowym w kierunku raka szyjki macicy zespół ekspertów PTiG pod kierownictwem prof. Mariusza Zimmera uwzględnia nowe możliwości diagnostyczne. Istotną nowością jest cytologia na podłożu płynnym (LBC), która jest znacznie dokładniejsza od tradycyjnej. Po pierwsze, daje mniej wyników fałszywie ujemnych, a po drugie umożliwia badanie pobranego materiału w kierunku obecności wirusa HPV. Od wielu lat wiadomo, że przetrwała infekcja wirusem brodawczaka ludzkiego odpowiada za powstawanie zmian przedrakowych i nowotworowych w obrębie szyjki macicy. – Harald zur Hausen w 2008 r. otrzymał Nagrodę Nobla za odkrycie sprawczej roli wirusa brodawczaka ludzkiego w rozwoju raka szyjki macicy – dodaje prof. Mariusz Zimmer. – To wirus przenoszony drogą płciową, infekcje występują zwłaszcza u młodych, aktywnych seksualnie osób. Groźny jest w sytuacjach, w których organizm nie zwalczy infekcji i przeradza się ona w postać przewlekłą. U mężczyzn HPV może wywołać kilka rodzajów nowotworów, u kobiet jest to najczęściej rak szyjki macicy. Cytologia płynna, która umożliwia wykonanie prostego testu na obecność wirusa HPV, obecnie nie jest refundowana przez NFZ. Eksperci PTGiP zapewniają, że będą zabiegać o to, by pacjentki w Polsce mogły korzystać z tego badania nieodpłatnie. Zanim to jednak nastąpi, nie powinny ignorować tradycyjnej cytologii. Prof. Zimmer podkreśla, że wprawdzie ideałem byłoby powszechne wykonywanie LBC, to nawet zwykła cytologia jest lepsza niż żadna. – Zachęcamy pacjentki do regularnych badań cytologicznych. Jeśli wykonujemy je co rok, a nawet co dwa lata, dajemy szansę na wykrycie RSM na tyle wcześnie, by można było zupełnie wyleczyć chorobę. Wiele kobiet nie wykonuje cytologii całymi latami. W ten sposób odbierają sobie szansę, jaką daje przebieg tej choroby. Rak szyjki macicy nie jest dziedziczny, a ponadto rozwija się długo, często przez wiele lat. Jeśli dochodzi do zaawansowanego stadium – to w większości przypadków jest to rak na własne życzenie – podsumowuje prof. Mariusz Zimmer. |
|
Wszystko, co rodzice powinni wiedzieć o gorączce u dzieci z COVID-19 |
|
Wszystko, co rodzice powinni wiedzieć o gorączce u dzieci z COVID-19
Dziecko z dodatnim wynikiem SARS-Cov2 ma gorączkę, leki nie zbijają jej natychmiast do idealnej temperatury, więc rodzice dzwonią na pogotowie. Maluch trafia do szpitala, z którego wypisywany jest następnego dnia. Czy nie mogłoby po prostu bezpiecznie pozostać w domu?
W przeciwieństwie do covidowych oddziałów dla dorosłych Uniwersyteckiego Szpitala Klinicznego we Wrocławiu, które w ostatnich dniach nie miały pełnego obłożenia, w Klinice Pediatrii i Chorób Infekcyjnych USK dzień w dzień niemal wszystkie łóżka są zajęte. Większość przyjmowanych pacjentów jest w dobrym stanie i następnego dnia mogą być wypisane do domu.
– Na dziecięcych oddziałach widać, że obecnie COVID-19 zbiera swoje żniwo wśród najmłodszych. Na ogół nie są to dzieci wymagające leczenia szpitalnego, jakich wiele przyjmowaliśmy podczas poprzednich fal epidemii. Teraz, po wyjaśnieniu sytuacji i uspokojeniu rodziców, często wypisujemy je już następnego dnia. Większość nie powinna w ogóle trafiać do szpitala, z powodzeniem mogłyby być leczone w domu – mówi prof. Leszek Szenborn, kierownik Kliniki Pediatrii i Chorób Infekcyjnych USK, wskazując na nadmierny niekiedy niepokój rodziców.
Pediatra tłumaczy, że najczęściej niepokój ten wywołuje podwyższona temperatura ciała. Niektórzy mierzą ją nieustannie, a nawet budzą dziecko w środku nocy, żeby sprawdzić, czy gorączkuje.
– Przeciętne poglądy na temat szkodliwości gorączki są przesadnie zastraszające – mówi prof. Szenborn. – Gorączka, czyli temperatura ciała powyżej 38 st. C mierzona w odbycie, nie jest chorobą, a tylko objawem oraz korzystną w zwalczaniu zakażenia reakcją organizmu. Wykazano, że stosowanie leków przeciwgorączkowych w leczeniu odry miało wpływ na przedłużenie choroby oraz zwiększało częstość występowania powikłań, a paracetamolu w leczeniu ospy wietrznej na wydłużenie przysychania wykwitów w porównaniu z placebo.
W ocenie stanu dziecka rodzice powinni monitorować nie tylko ten jeden parametr, ale przede wszystkim obserwować, jak dziecko się zachowuje: czy jest senne, czy nie chce się bawić, chodzić, jeść, pić, itd. Trzeba zwracać uwagę zwłaszcza na stan nawodnienia (czy dziecko często oddaje mocz i w normalnej ilości) i przyjmowanie wystarczającej ilości płynów, bo gorączkujące dzieci tracą więcej wody. Przy braku chęci do picia i jedzenia dzieci szybko się odwadniają, a wówczas rzeczywiście trzeba im pomóc w szpitalu. Dawajmy chorym dzieciom pić to, co lubią, a nie to, co rodzice uważają za „lecznicze”.
Dzieci różnie reagują na gorączkę. Jedno nawet przy wysokiej dobrze się czuje, u innego złe samopoczucie wywołuje nawet niewielki stan podgorączkowy. Leki przeciwgorączkowe stosujemy celem poprawy komfortu dziecka , a nie osiągnięcia prawidłowej temperatury ciała , Nie trzeba za wszelką cenę zbijać gorączki lekami. Ich przedawkowanie może dziecku bardziej zaszkodzić niż podwyższona w wyniku choroby temperatura.
Rodzice i opiekunowie dzieci powinni wiedzieć, że: 1. poza udarem cieplnym i słonecznym (hypertermia) objawy kliniczne nie korelują z nasileniem gorączki; 2. leczenie gorączki nie zmienia przebiegu choroby, z wyjątkiem przewlekle lub krytycznie chorych dzieci, których rezerwy kaloryczne są na wyczerpaniu; 3. leczenie gorączki nie zapobiega drgawkom gorączkowym.
Objawami alarmowymi są : gorączka utrzymująca się > 3 dni. bez źródła pochodzenia np. Covid (-); z zaburzeniami świadomości; u dziecka z „toksycznym wyglądem”; z wysypką krwotoczną; z dusznością wdechową lub wydechową; z krwawą biegunką, z objawami pęcherzowymi na skórze oraz u „naprawdę chorego” nastolatka.
„Uspakajającymi” okolicznościami są: gorączka z objawami choroby przeziębieniowej (katar, zapalenie krtani), z biegunką bez domieszki krwi i bez objawów odwodnienia oraz gorączka z drgawkami bez zaburzeń świadomości.
W omikronowej fali zakażeń często obserwujemy u dzieci podgłośniowe zapalenie krtani (pseudokrup), które powoduje niepokojące rodziców napady duszności i kaszel.
– Nie ma potrzeby z tego powodu wpadać w panikę – uspokaja szef Kliniki Pediatrii i Chorób Infekcyjnych USK. – Mamy wypracowaną bardzo skuteczną metodę leczenia, która może być zastosowana w domu. Nie trzeba stosowania antybiotyku. Podstawowym lekiem jest doustne, jednorazowe podanie sterydu – deksametazonu w jednorazowej dawce 0,15 – 0,6 mg/kg m. c. Dawkę 0,15 mg/kg m. c. – w przypadku łagodnego; dawkę 0,3 mg/kg m. c. – średniego; a dawkę 0,6 mg/kg m. c. – ciężkiego przebiegu krupu. Maksymalnie 8 mg. Efekty są zauważalne po 30 min. od podania. Rzadko istnieje potrzeba podania drugiej dawki leku. Ponieważ niektóre dzieci mają rodzinną skłonność do występowania tej choroby jako reakcji na zakażenie wirusowe, rodzice którzy doświadczyli wcześniej takich kłopotów, powinni zostać zaopatrzeni przez lekarza w ten lek i przechowywać go w domu. Ci, którzy mają nebulizatory/inhalatory mogą zastosować budezonid w nebulizacji w dawce 2 mg (w polskich warunkach 2 mg budezonidu = 4 ml preparatu do nebulizacji zawierającego 500 μg/ml budezonidu (2 pojemniczki).
Profesor podkreśla, że inna jest jednak sytuacja dzieci cierpiących na choroby przewlekłe, zakażonych koronawirusem. Ich stan znacznie częściej przeradza się w ciężki i wymaga bezwzględnie leczenia w warunkach szpitalnych. Także w przypadku przewlekle chorych maluchów zachowanie rodziców często może wprawić w zdumienie: – Spora część nie tylko się nie szczepi, żeby chronić swoje dzieci, to znajdują się tacy, którzy odmawiają zgody na leczenie przeciwciałami monoklonalnymi, która to metoda jest nowatorska i wymaga specjalnej zgody rodziców, ale niesie jednak nadzieję na ograniczenie następstw zakażenia – ubolewa prof. Szenborn.
 |
|
Migrena – choroba neurologiczna, a nie tylko ból głowy |
|
Migrena – choroba neurologiczna, a nie tylko ból głowy
Pierwsza w Polsce przykliniczna Poradnia Leczenia Migreny i Innych Bólów Głowy została w styczniu b.r. uruchomiona przy Klinice Neurologii Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
Naukowcy z tej jednostki, we współpracy z prof. Richardem Liptonem z Nowego Jorku – światowym autorytetem w dziedzinie bólów głowy – prowadzą ogólnopolskie badania dotyczące aktualnej sytuacji zdrowotnej polskich chorych na migrenę, zwłaszcza w kontekście braku dostępu do nowoczesnych leków oraz społecznych następstw tej choroby. Ten unikatowy w skali kraju projekt ma się przyczynić do poprawy jakości opieki nad chorymi i zwrócenia uwagi na potrzebę finansowania leczenia przeciwmigrenowego. Zdaniem neurologów, wielu z blisko 3,5 miliona migreników w Polsce wciąż nie otrzymuje właściwej pomocy lekarskiej, a dostępność nowoczesnej terapii jest niewystarczająca. Chorzy cierpią, choć można im skutecznie pomóc.
Choroba lekceważona, marginalizowana, stygmatyzowana; w przeszłości kojarzona z fanaberią pań z wyższych sfer, dzisiaj często uznawana za wymówkę pracowników w celu unikania pracy – o takim społecznym postrzeganiu migreny mówią lekarze, zajmujący się tą chorobą. W ich opinii ten nieuprawniony i krzywdzący obraz, zakorzeniony w powszechnej świadomości, przekłada się na nieprawidłowe leczenie przeważającej liczby chorych.
– Przez lata migrena kojarzyła się dolegliwościami hipochondrycznych arystokratek, leżących w zaciemnionym pokoju z zimnym kompresem na czole i bywała obiektem żartów – mówi dr Marta Waliszewska z Kliniki Neurologii USK we Wrocławiu, koordynująca projekt badawczy i poradnię przykliniczną. – To skojarzenie jest mocno utrwalone i krzywdzące dla pacjentów. Migrena nie jest bowiem zwykłym bólem głowy, ale chorobą neurologiczną, i to najczęstszą. W Polsce cierpi na nią około 3,5 miliona osób. Nieleczona albo źle leczona utrudnia, a czasem wręcz uniemożliwia normalne funkcjonowanie.
Dr Waliszewska zwraca też uwagę na ekonomiczny wymiar powszechnego lekceważenia migreny. Pracownik, którego często boli głowa, nie może się skupić, pracuje wolniej. A jeśli takich pracowników mamy całe rzesze – problem staje się już szerszy. Dla lekarza, który od lat opiekuje się chorymi na migrenę, najważniejszy jest jednak aspekt związany z cierpieniem pacjentów.
– Oczywiście, nie jest to choroba śmiertelna, nie powoduje podwyższonego ryzyka zgonu, ale nie można jej traktować po prostu jako bólu głowy – zapewnia neurolog. – Sam silny ból (najczęściej oceniany przez pacjenta na 8 w skali 0-10) to tylko część napadu migreny, który trwa średnio 72 godziny, czasem nawet dłużej. Zwiastuny pojawiają się 1-2 dni przed bólem i mogą mieć różne nasilenie: od braku skupienia, rozkojarzenia, aż po objawy podobne do niedokrwienia mózgu, np. drętwienia kończyn, zaburzenia mowy, zaburzenia widzenia (tzw. aura migrenowa). Następnie pojawia się jednostronny ból głowy z nudnościami, nadwrażliwością na światło i dźwięki. Po bólu głowy pacjent odczuwa zaburzenia koncentracji i ogólne zmęczenie, które mogą trwać kilka dni. W epizodycznej postaci migreny chory ma średnio jeden lub dwa napady w miesiącu, ale w postaci przewlekłej dni z bólem głowy miesiącu jest 15 i więcej. Rekordziści spośród moich pacjentów zmagali się z problemem 28-30 dni miesięcznie, a zatem praktycznie cierpieli nieustannie.
Kolejny powód, by traktować migrenę poważnie, to jej następstwa. Dr Waliszewska tłumaczy, że powikłania w migrenie zdarzają się wprawdzie rzadko, ale mogą być niebezpieczne. Jednym z groźniejszych jest migrenowy udar mózgu. Powikłaniem, o którym niewiele się mówi, choć nie powinno się go bagatelizować, są polekowe bóle głowy, często powiązane z uzależnieniem i nadużywaniem leków przeciwbólowych. Kiedy boli głowa, człowiek sięga po tabletkę, którą bez trudu kupuje bez recepty w sklepie spożywczym. Jedna nie pomaga, zażywa więc kolejną, i jeszcze kolejną...
– Te najpopularniejsze i dostępne bez recepty leki przeciwbólowe zwykle nie przerywają napadu migreny – zapewnia dr Marta Waliszewska. – A mimo to są nagminnie stosowane. Znam pacjentów, którzy biorą po 8-10 tabletek dziennie. Efekt jest taki, że kiedy minie ból migrenowy, pojawia się ból polekowy. Błędne koło, które pacjentowi coraz trudniej przerwać.
Życie z częstym bólem powoduje często dodatkowe problemy. Pogarszają się relacje z bliskimi, bo chorzy nie uczestniczą w pełni w codziennym życiu rodziny. Miewają kłopoty w pracy, bo nie każdy pracodawca rozumie, że częsta niedyspozycja nie jest zwykłą wymówką. Konsekwencją bywa depresja czy zaburzenia lękowe. Jednocześnie wielu chorych nie uzyskuje odpowiedniej pomocy medycznej, dowiadując się od lekarza, że „nic się z tym nie da zrobić” i że „taka już pani uroda”.
– Tymczasem w farmakologicznym leczeniu migreny w ostatnich latach nastąpił ogromny postęp – mówi dr Waliszewska. – Mamy do dyspozycji coraz bardziej skuteczne leki. Uzyskujemy świetne efekty, stosując leki z grupy przeciwciał monoklonalnych, a u pacjentów z migreną przewlekłą ostrzykiwanie głowy, twarzy i karku toksyną botulinową. Czasem ta poprawa jest wręcz spektakularna. Gdy kogoś bolała głowa przez 28 dni w miesiącu, a w wyniku leczenia boli najwyżej dwie doby, to naprawdę zaczyna się uczyć normalnie żyć. Takie przypadki też mamy. Niestety, część leków skutecznych w migrenie wciąż nie jest refundowana, a nie każdy pacjent jest w stanie ponieść koszty terapii.
Poza farmakoterapią istnieją także metody niefarmakologiczne pomocne w profilaktyce migreny. Stosuje się techniki neuromodulacji, suplementy diety, rehabilitację, akupresurę, akupunkturę. Istotny jest regularny tryb życia, odpowiednia ilość snu i odpowiednie nawodnienie. Arsenał narzędzi do walki z migreną jest całkiem spory, ale kluczową sprawą jest właściwe rozpoznanie. Szczegółowy wywiad, a gdy to konieczne – badanie obrazowe głowy – pozwalają wykluczyć inne przyczyny bólu głowy, takie jak udar czy guzy mózgu.
Kompleksową pomoc chorzy na migrenę mogą uzyskać w Poradni Leczenia Migreny i Innych Bólów Głowy przy Klinice Neurologii USK (zapisywać się można przez rejestrację do poradni specjalistycznych).
Neurolodzy z USK zachęcają też wszystkie osoby, cierpiące na bóle głowy, do udziału w badaniu ankietowym. Wypełnienie ankiety zajmuje ok. kwadransa, ale cel jest bardzo ważny. Mamy nadzieję, że ten projekt przyczyni się do poprawy jakości opieki nad chorymi i zwrócenia uwagi decydentów w ochronie zdrowia na problemy kilku milionów Polaków żyjących z tą chorobą. Lekarzom dostarczymy argumentów do działań zmierzających do poprawy opieki nad osobami z migreną. |
|
Rotablacja – szansa dla pacjentów ze zwapnieniami tętnic wieńcowych |
|
Rotablacja – szansa dla pacjentów ze zwapnieniami tętnic wieńcowych
Gdy tętnice wieńcowe są mocno zwapniałe, pacjenci często słyszą od lekarzy, że nic już na to nie można poradzić. Stan naczyń utrudnia bowiem tradycyjne metody ich poszerzania, w tym najbardziej popularne „balonikowanie”. Tymczasem istnieje sposób na poszerzenie naczyń nawet w przypadku skrajnie zwapniałych tętnic. Jest to rotablacja - skomplikowana technika, którą od lat popularyzują wśród kardiologów interwencyjnych z całego świata wrocławscy specjaliści.
Międzynarodowe warsztaty rotablacji, z udziałem najwybitniejszych europejskich ekspertów, odbyły się pod koniec stycznia r. we Wrocławiu już po raz ósmy.
– Zależy nam na upowszechnianiu tej skomplikowanej techniki przede wszystkim ze względu na pacjentów, dla których jest ona często jedyną szansą – mówi prof. Krzysztof Reczuch z Instytutu Chorób Serca Uniwersyteckiego Szpitala Klinicznego we Wrocławiu, organizator warsztatów rotablacji. – Jest to spora grupa chorych. Ok. 10-15 proc. osób, którzy trafiają do pracowni hemodynamiki, nie otrzymuje żadnej pomocy ze względu na stopień zwapnienia tętnic. Są to chorzy obarczeni dużym ryzykiem powikłań zabiegowych, ale z drugiej strony w ich przypadku ryzykowne jest także niewykonanie zabiegu. Choć zwapnienie tętnic dotyczy głownie osób starszych, to mamy wśród pacjentów nawet 40-latków. Nie chcemy, by ci pacjenci słyszeli od lekarzy „nie da się” i pokazujemy, że jednak się da. Możemy pomóc nawet w przypadkach na pozór beznadziejnych.
Rotablacja to technika, podczas której używa się specjalnej wiertarki. Prof. Reczuch mówi obrazowo, że wierci się nią w środku serca. Stosowanie tej metody wymaga dużego doświadczenia i długotrwałej nauki. Mimo to rotablacja cieszy się rosnącym zainteresowaniem specjalistów. Świadczy o tym coraz wyższa frekwencja podczas wrocławskich warsztatów.
Tegoroczną edycję Wrocław Rotablation Course zorganizowano w formule hybrydowej, z możliwością udziału na żywo oraz on-line. Blisko pół tysiąca lekarzy, głównie kardiologów, z Europy, USA, a nawet Ameryki Południowej wysłuchało wykładów najbardziej uznanych europejskich ekspertów. Uczestnicy mieli także możliwość obejrzenia transmisji trzech zabiegów na żywo, a także zaprezentowania własnych doświadczeń. Nie obyło się bez ożywionych dyskusji. Po raz kolejny spotkanie swoim patronatem objęła grupa Euro4C, w której trzyosobowym zarządzie zasiada prof. Krzysztof Reczuch. Euro4C zajmuje się szkoleniem kardiologów interwencyjnych w wykonywaniu zabiegów w obrębie tętnic wieńcowych u najtrudniejszych pacjentów. Poprzeczka w kardiologii stawiana jest coraz wyżej, bo też tych trudnych chorych jest coraz więcej. fot. Tomasz Walów/UMW
|
|